レーシック(LASIK)とは、角膜をレーザーで削って近視・遠視・乱視を矯正する視力回復手術です。「視力を大きく改善できる」「メガネ・コンタクトから解放され日常生活をより快適に過ごせる」などいくつかのメリットもあります。
しかし、「目にレーザーを当てるのは怖い」「失敗したら?」「費用はどれくらい?」などの不安から、決断できない方も多いのではないでしょうか。
そこで本記事では、レーシックの仕組みやICLとの違い、手術のリスクから費用相場、後悔しないクリニック選びのポイントまでを解説します。
レーシックとは?知っておきたい3つのポイント
レーシックの概要を見ていく前に、まずはものが見える仕組みについて理解しましょう。
ものが見えるのは、まず光の情報が目の中に入ってくることから始まります。この光は、ピントの役割を果たす角膜と水晶体を通ることで屈折し、目の奥にある網膜に集まります。これを脳が認識することで、ものが見えるのです。
しかし、ものが見える一連の流れで屈折に異常があると、以下のような状態になり視力が低下します。
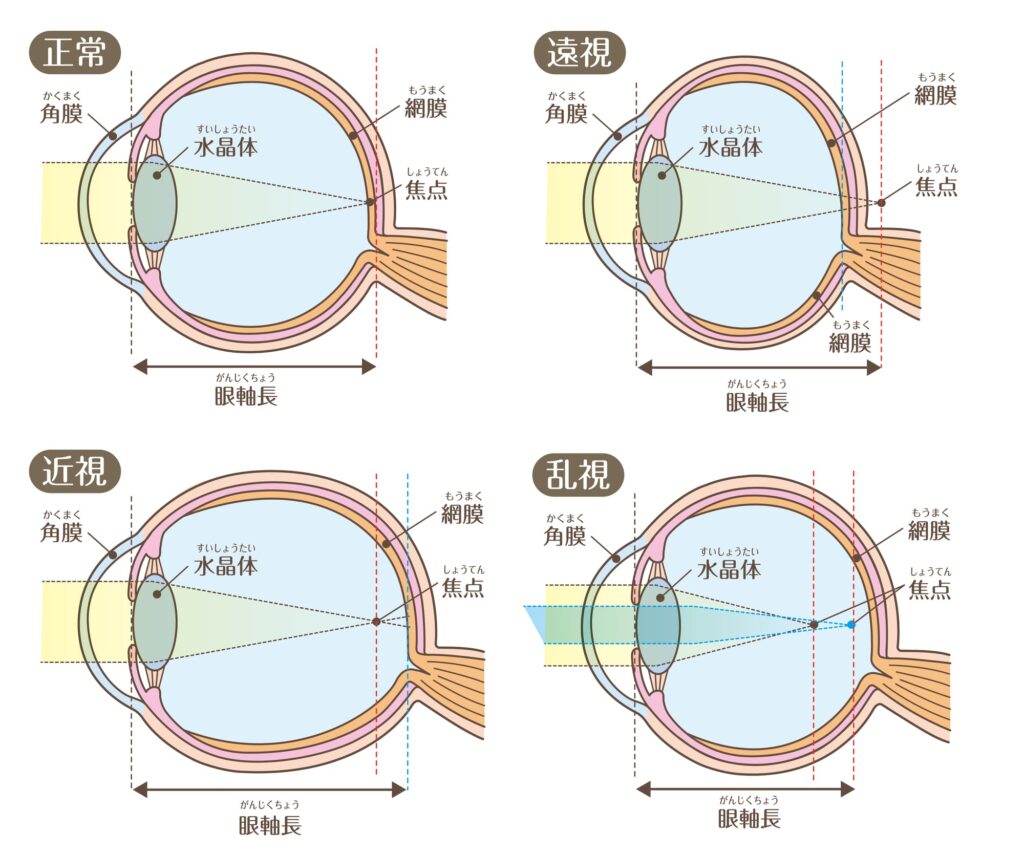
| 屈折異常 | 状態 | 見え方 |
| 近視 | 網膜より前でピントが合う | 近くは見えるが遠くがぼやける |
| 遠視 | 網膜より後ろでピントが合う | 近くがぼやけ、遠くもやや見づらい |
| 乱視 | ピントが1点に合わずにばらける | 近くも遠くもにじんで見える |
レーシック手術は、このような屈折異常を治療するのに適した手術です。エキシマレーザーと呼ばれるレーザー光を角膜の表面に照射し、屈折率を変化させることで視力を回復させます。
レーシックの仕組み
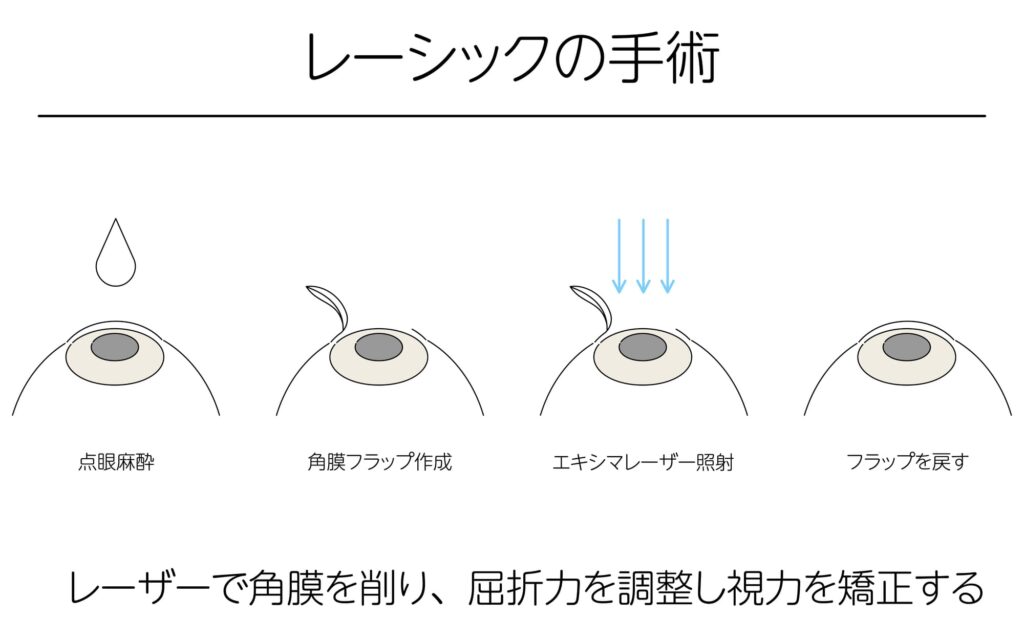
レーシックは以下の流れで行われます。
- 目薬を入れる:点眼薬で麻酔をします。
- フラップの作成:フェムトセカンドレーザーという精密なレーザーで、角膜の表面に薄いフタ(フラップ)を作ります。
- レーザー照射:フラップをめくり、角膜の実質層にエキシマレーザーを照射して、角膜の形状を矯正します。
- フラップを戻す:フラップを元の位置に戻します。
- 定着させる:角膜の自己再生能力により、自然に接着します。
レーシックが適応となる年齢や視力・不適応となる人の特徴
レーシックは優れた手術ですが、誰でも受けられるわけではありません。安全性を確保するために厳格な適応基準が設けられています。
【適応となる方の主な条件】
- 年齢
- 視力
- 角膜の厚さ
原則として18歳以上(クリニックによっては20歳以上)が対象です。成長期には眼球の大きさも変化し、近視が進行する可能性があるためです。少なくとも直近1~2年間、視力に大きな変動がないことが重要な条件となります。(※1)
また、矯正できる度数には限界があります。近視の程度は「D(ディオプター)」で表され、数値が大きいほど近視が強いことを意味します。
レーシックの矯正量の限度は原則として6Dまでとされていますが、医学的な理由があればリスクについて十分な説明を行った上で、10Dまで認められます。ただし、角膜の厚みが十分残るよう配慮が必要です。遠視・乱視は6Dまでが上限とされています。(※1)
角膜に関しては、フラップ作成のためには十分な厚みが必要です。術後も角膜の強度を保つための厚みを残すことが、安全上、極めて重要になります。
なお、以下に該当する方は、安全性の観点からレーシックを受けられない、あるいは慎重な判断が必要となります。
【不適応となる方の主な特徴】(※1)
| 実施できない場合 | ①円錐角膜② 活動性の外眼部炎症③ 白内障(核性近視)④ ぶどう膜炎や強膜炎に伴う活動性の内眼部炎症⑤ 重症の糖尿病や重症のアトピー性疾患など,創傷治癒に影響を与える可能性の高い全身性あるいは免疫不全疾患⑥ 妊娠中または授乳中の女性⑦ 円錐角膜疑い |
| 実施に慎重な判断が必要な場合 | ① 緑内障② 全身性の結合組織疾患③ ドライアイ④ 向精神薬(ブチロフェノン系向精神薬など)の服用者⑤ 角膜ヘルペスの既往⑥ 屈折矯正手術の既往 |
適応となるかは、手術前の精密な検査で総合的に判断されます。自分が不適応にならないかは、医師に相談してみましょう。
乱視・遠視・老眼はどこまで治せるのか
レーシックは近視治療のイメージが強いですが、乱視や遠視にも対応可能です。ただし、老眼へのアプローチは異なります。
乱視
角膜がきれいな球形ではなく、ラグビーボールのように歪んでいる状態です。物が二重に見えたり、ぶれて見えたりします。
レーシックでは、レーザーで角膜の歪みを整えることで、近視と同時に矯正することが可能です。多くの乱視は良好な結果が期待できます。
遠視
近視とは逆に網膜の後ろでピントが合う状態です。遠くも近くも見えにくいことがあります。
レーシックでは角膜の周辺部を削って中心部のカーブを強くすることで矯正しますが、近視に比べて矯正できる範囲は狭い傾向にあります。
老眼
加齢により、ピント調節機能を持つ水晶体が硬くなることで、近くのものが見えにくくなる現象です。レーシックは角膜の手術であり、水晶体の老化を改善することはできません。
レーシック手術の流れと術後のダウンタイム・回復期間
手術を決意してから快適な視力を手に入れるまでの具体的な流れと、生活上の注意点を解説します。
【手術前後の一般的な流れ】
- カウンセリング・適応検査
- 手術当日
- 術後検診
それぞれ詳しく見ていきましょう。
1.カウンセリング・適応検査
手術内容の説明を受け、レーシックが可能かを判断する精密な検査を行います。角膜の厚さや形状、目の病気の有無などを詳しく調べます。
正確なデータを得るため、コンタクトレンズは一定期間(ソフトで数日~1週間、ハードで1〜2週間以上)中止するよう指示があるケースもあります。
2.手術当日
来院後に最終的な目の状態を確認します。手術室では、点眼麻酔を行うため、手術中に痛みを感じることはほとんどありません。
手術自体は両眼で10〜20分程度と短時間で終了します。術後は院内で30分ほど休憩し、目の状態に問題がなければ保護用のメガネをかけて帰宅します。
3.術後検診
感染症や合併症の有無、視力の回復具合を確認するため、手術の翌日、1週間後、1ヶ月後、3ヶ月後などに定期検診が必要です。
手術の不安を解消するレーシックの安全性とリスクを解説
ここでは、レーシックの安全性に関して気になるであろう以下の4つのポイントを掘り下げます。
- 失明の可能性
- 痛み
- 長期的な視力
- 将来の目の病気への影響
正しい知識を得ることで、漠然とした不安を解消していきましょう。
失明の可能性
レーシックを検討する上で、最も大きな不安は「失敗」や「失明」のリスクでしょう。結論からお伝えすると、現在のレーシック技術で手術が直接的な原因となり失明に至る可能性は、統計的にも限りなくゼロに近いといえます。
実際、日本白内障屈折矯正手術学会もレーシックで失明することはまずないとしています。(※2)
この高い安全性には、主に3つの理由があります。
- 手術が角膜に限定されること
- 徹底した感染症対策
- コンピュータ制御による高精度な処置
1. 手術が角膜に限定されること
レーシックは、眼球の表面にある角膜という組織にのみ行われる手術です。目の内部にある網膜や視神経といった、失明に直結する重要な組織に直接触れることはありません。
2. 徹底した感染症対策
万が一、手術中に細菌が目の中に入ると重篤な感染症を引き起こす可能性があります。これを防ぐため、手術室はクリーンルームとして衛生的に管理され、使用する器具の多くは一度しか使わない使い捨て製品です。
術前後の抗生剤点眼も、感染リスクを最小限に抑えるために実施されます。
こうした徹底的な対策により、レーシック後の感染症のリスクはほとんど無いとされています。
3. コンピュータ制御による高精度な処置
手術は、医師の技量だけでなく、コンピューターで精密に制御されたレーザーシステムによって行われます。手術中に目が動いてしまっても、「アイトラッカー」という眼球追跡装置が目の微細な動きを瞬時に感知し、レーザーの照射位置を自動で補正、あるいは停止します。
このように何重もの安全対策により、レーシックは非常に安全性の高い手術として確立されています。
手術中や術後の痛みはどの程度か
手術と聞くと痛みを心配される方も多くいらっしゃいます。ここでは、手術中の痛みや術後の痛みについて詳しく見ていきましょう。
手術中の痛み
手術前には、麻酔成分の入った点眼薬を複数回使用し、目の感覚を十分に麻痺させます。そのため、手術中にレーザーで焼かれるような鋭い痛みを感じることはありません。
ただし、目を開いた状態に保つための器具による圧迫感や、目を洗浄する際に水が流れる感覚などはあります。
手術後の痛み
手術後、2〜3時間して点眼麻酔の効果が切れてくると、痛みや違和感が出てくることがあります。痛みの感じ方は人それぞれですが、「目に砂が入ったようにゴロゴロする」「玉ねぎを切った時のようにしみる」「涙が止まらない」といった症状が一般的です。
これらの症状は、手術当日の夜から翌日にかけてがピークで、その後は徐々に和らいでいく方がほとんどです。病院・クリニックからは痛み止めの点眼薬や内服薬が処方されますので、指示に従ってしっかり服用しましょう。
近視の戻りは起こる?長期的な視力の安定性
「手術しても、また視力が落ちてしまうのでは?」という疑問もよく寄せられます。これは「近視の戻り」と呼ばれる現象で、可能性はゼロではありません。
多くの場合視力は維持されますが、スマホやパソコン、本などで近距離作業が多いと近視が戻るケースがあります。
また、手術前から強度の近視があった方も、近視が再発することがあります。
将来の白内障や緑内障手術への影響
レーシックを検討する際、何十年も先の目の健康について考えることは大切です。「将来、白内障や緑内障になったとき、きちんと治療が受けられるのか」という不安をお持ちの方もいるでしょう。
結論として、レーシックを受けた後でも目の病気の診断や手術を受けることに大きな支障はありません。それぞれの手術への影響について詳しく見ていきましょう。
白内障手術への影響
白内障手術では、濁った水晶体を取り除き、人工の眼内レンズを入れます。レーシックで形を変えた角膜とは別の部分の手術なので、問題なく行えます
ただし、眼内レンズの度数を決める計算に注意が必要です。通常の計算式は、レーシックを受けていない角膜を前提としているため、術後のデータで計算すると誤差が生じやすくなります。
そのため、白内障手術を受ける際には、必ず「過去にレーシックを受けたこと」を医師に伝えてください。レーシック術後用の計算式を用いることで、より正確な度数を計測できます。
緑内障診断への影響
緑内障の診断では、眼圧(目の硬さ)を測定します。レーシック後は角膜が薄くなっているため、実際の眼圧よりも低い数値が出ることがあります。これも、レーシックの既往歴を医師に伝えることで、数値を補正して正しく判断してもらえます。
手術を受けたクリニックで、ご自身の術前・術後のデータが記載されたカードなどを受け取り、大切に保管しておくことをおすすめします。
レーシックの費用相場
レーシックは自由診療のため、公的医療保険が適用されません。そのため、費用はクリニックが独自に設定しており、手術の質や内容を反映して価格に幅が出ます。
一般的な費用相場は、両眼で20万円から40万円程度です。この価格には、手術前の適応検査や術後の定期検診、アフターケアが含まれることが多いですが、クリニックによっては追加費用が発生する場合もあるため、事前にしっかり確認しておくことが大切です。
使用するレーザー機器がより精密で新しいものだったり、目の形状や視力の状態にあわせてカスタマイズするオーダーメイド型のレーシックを選んだりした場合は、費用が高くなる傾向にあります。
レーシックは医療費控除の対象

レーシックの費用は医療費控除の対象となります。これは、1年間に支払った医療費が一定額を超えた場合に、確定申告をすることで所得税の一部が還付され、翌年の住民税が減額される制度です。
手術費用だけでなく、クリニックへの通院にかかった公共交通機関の交通費も対象になります。手術の領収書や交通費の記録を保管し、翌年の確定申告期間(通常2月16日〜3月15日)に申告します。
詳しくは国税庁のウェブサイトで確認するか、税務署に問い合わせてみましょう。
https://www.nta.go.jp/taxes/shiraberu/taxanswer/shotoku/1122_qa.htm
コンタクトレンズ生涯費用との比較シミュレーション
レーシックは30〜40万円ほどの初期費用がかかるため、一見すると割高に思えるかもしれません。しかしコンタクトと比較する場合は、長期的なコストを考慮する必要があります。
例えば1日使い捨てコンタクト(100円/枚)を10年間使用し続けた場合、 1日使い捨てタイプでは約72万円の費用がかかります。
さらに、数字には表れないコストも考慮する必要があります。
- 時間的コスト:毎日の装着・取り外し、洗浄・消毒、定期的な購入の手間
- 健康的コスト:不適切な使用による角膜の酸素不足、感染症(角膜潰瘍など)、アレルギー性結膜炎のリスク
- 機会損失コスト:旅行や災害時にケア用品がなくて困る、スポーツに集中できないといった不便さ
レーシックはこれらのコストから解放されるので、生活の質(QOL)を大きく向上させるでしょう。
レーシックを受けるクリニックを選ぶポイント

安心してレーシックを受けるためには、信頼できる医師とクリニックを選ぶことが何よりも重要です。価格の安さだけで選ぶのではなく、医療の質と安全性を最優先に考えましょう。
以下のチェックリストを参考に、複数のクリニックでカウンセリングを受け、比較検討することをお勧めします。
【クリニック選び7つのチェックポイント】
| チェック項目 | 詳細 |
| 医師の専門性と経験 | ・眼科専門医であるか・手術経験が豊富か |
| 徹底された術前検査 | ・術前検査に十分な時間をかけているか |
| メリットとデメリットの丁寧な説明 | ・良い点だけでなくリスクの説明もしているか |
| 複数の選択肢の提示 | ・ICLやPRKなど他の視力回復手術の選択肢 |
| 衛生管理と医療設備 | ・感染症対策が徹底されているか |
| 明確で誠実な料金体系 | ・何が含まれるのかが明確であること |
| 充実したアフターフォロー体制 | ・緊急時対応の体制が整っているか |
カウンセリングで確認すべき保証制度
特に重要なのが「保証制度」の確認です。万が一、術後に近視の戻りなどが生じた場合の対応を、必ず書面で確認してください。
【保証制度のチェックポイント】
| 保証期間 | 何年間保証が適応されるのか |
| 再手術に適応条件 | 具体的な基準が定められているか |
| 費用の有無 | 追加治療は無料か、一部負担があるのか |
| 適用除外の条件 | 適用されないケースの確認 |
口頭での説明だけでなく、契約書や同意書の内容をしっかりと読み込み、納得した上で手術を決断することが、後悔しないための最後の砦となります。
まとめ
レーシックは、メガネやコンタクトレンズの不便さから解放され、生活の質を大きく向上させてくれる可能性のある手術です。しかし、メリットだけでなくリスクがあること、そして誰にでも適応するわけではないことも把握しておく必要があります。
後悔しない選択のために最も大切なのは、ご自身の目の状態を正確に把握し、信頼できる医師と共に最適な方法を見つけることです。
レーシックが気になっている方は、この記事を参考にクリニックでカウンセリングを受けたり、眼科専門医に相談したりしてみてはいかがでしょうか。
参考文献
※1
出典:日本眼科学会屈折矯正委員会.「屈折矯正手術のガイドライン(第8版)」.
※2
出典:JSCRS(日本白内障屈折矯正手術学会).「レーシックのリスク」.
http://www.jscrs-lasik.org/contents/risc.html ,(閲覧日:2025年7月22日)