「虫歯が深くなっているので、根っこの治療(根管治療)が必要です」
歯科医院でこのように言われて、「詳しくどんなことをするんだろう?」「すごく痛いんじゃないか?」「何回も通わなきゃいけないの?」と不安になっていませんか?
根管治療は、建物で言えば「基礎工事」にあたる非常に重要な治療です。ここをしっかり治しておかないと、どんなに立派な被せ物をしても、すぐにダメになって抜歯が必要になってしまうこともあります。
この記事では、医学的な知識がない方でも安心して治療に臨めるよう、根管治療の具体的な「流れ」「回数」「期間」について、専門用語を使わずに分かりやすく解説します。
先の見えない治療は不安なものですが、手順と理由を知れば、納得して通院できるようになります。あなたの大切な歯を守るために、ぜひ最後まで目を通してみてください。
目次
根管治療(歯の根っこの治療)とは?なぜ必要なの?

そもそも「根管治療(こんかんちりょう)」とは、文字通り「歯の根っこ(根管)」の中をきれいにする治療のことです。一般的には「歯の神経を抜く治療」や「根っこのお掃除」とも呼ばれます。
では、なぜこの治療が必要になるのでしょうか。まずは治療の目的を理解しておきましょう。
虫歯が「神経」まで届いた時の最終手段
歯の表面は硬いエナメル質で守られていますが、その内部には「歯髄(しずい)」と呼ばれる神経や血管が通っている管(くだ)があります。これが「根管」です。
虫歯菌が表面を溶かし、内部の神経にまで到達してしまうと、ズキズキとした激しい痛みが生じます。この段階になると、自然治癒することはありません。汚染されてしまった神経を取り除き、根っこの中をきれいに消毒しなければ、痛みを止めることも、その歯を使い続けることもできなくなります。
つまり根管治療とは、虫歯菌に侵された部分を徹底的に除去し、歯を抜かずに使い続けるための「最終手段」なのです。もしこの治療を行わなければ、細菌感染が顎の骨にまで広がり、顔が腫れたり、最悪の場合は全身の健康に悪影響を及ぼしたりするリスクもあります。
治療をせずに放置するとどうなる?
「痛みが治まったから」といって、治療を途中でやめたり、放置したりするのは非常に危険です。神経が死んでしまうと一時的に痛みを感じなくなることがありますが、それは治ったわけではありません。
内部では細菌が繁殖し続け、根っこの先に「膿(うみ)の袋」を作ります。これを放置すると、周囲の骨を溶かし始めます。
最終的には、「抜歯」以外に選択肢がなくなってしまうケースがほとんどです。
自分の生まれ持った歯に勝るものはありません。インプラントや入れ歯といった選択肢もありますが、まずは根管治療で「自分の歯を残すこと」を最優先に考える必要があります。そのために、これから解説する流れに沿って、根気強く治療を受けることが大切です。
根管治療の具体的な流れ(5つのステップ)
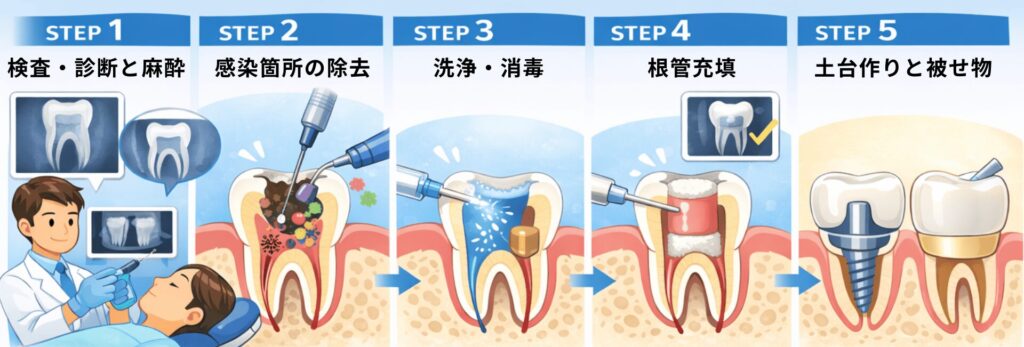
根管治療は、非常に細かく、繊細な作業の連続です。歯科医院や患者様のお口の状態によって多少の前後はありますが、一般的には以下の5つのステップで進行します。
ここでは、それぞれの工程で「何をしているのか」を詳しく見ていきましょう。
Step1:検査・診断と麻酔(痛みのコントロール)
Step2:汚染された神経や感染部分の除去
Step3:根管内の洗浄・消毒(最も回数がかかる工程)
Step4:根管充填(空洞に薬を詰めて密閉する)
Step5:土台作りと被せ物の装着
Step1:検査・診断と麻酔(痛みのコントロール)
治療を始める前に、まずは精密な「診断」が必要です。
レントゲン撮影を行い、虫歯の深さ、根っこの形、炎症の広がり具合を確認します。場合によっては、より立体的に詳細を確認できる「CT検査」を行う歯科医院もあります。
治療方針が決まったら、治療中の痛みを取り除くために「麻酔」を行います。
「麻酔の注射自体が怖い」という方も多いですが、最近の歯科治療では痛みを最小限に抑える工夫がされています。例えば、歯茎にジェル状の表面麻酔を塗って感覚を麻痺させてから、極細の針を使って麻酔液を注入することで、チクリとする不快感を大幅に軽減できます。
麻酔がしっかりと効いたことを確認してから治療に入るため、治療中に鋭い痛みを感じることはほとんどありません。もし痛みを感じる場合は、遠慮なく手を挙げて歯科医師に伝えてください。
Step2:汚染された神経や感染部分の除去
麻酔が効いたら、虫歯になっている部分を削り取り、歯の内部にある神経(歯髄)への入り口を作ります。
ここからが根管治療の本番です。「ファイル」や「リーマー」と呼ばれる、針金のような細い器具を使って、細菌に感染した神経や血管、汚染された歯質を丁寧にかき出していきます。
この作業は、非常に細かい手作業です。歯の根っこは真っ直ぐとは限らず、曲がっていたり、枝分かれしていたりと複雑な形状をしています。直径1ミリにも満たない細い管の中を手探りに近い感覚(またはマイクロスコープという顕微鏡を用いて視認しながら)で掃除していくため、高度な技術と集中力が求められます。
しっかりと汚染源を除去しきらないと、後で痛みが再発したり、膿がたまったりする原因になります。そのため、この「除去」のプロセスは時間をかけて慎重に行われます。
Step3:根管内の洗浄・消毒(最も回数がかかる工程)
神経を取り除いた後は、根管の中を洗浄し、消毒薬を入れて細菌を死滅させます。
実は、この「洗浄・消毒」の工程が、根管治療で最も期間と回数がかかる部分です。
一度細菌が入り込んでしまった根管内の無菌化は不可能、細菌量を宿主免疫が勝てるレベルまで減らすことが治癒の目安です。根管の形状は複雑で、器具が届かない場所にも細菌が潜んでいる可能性がありますが、根管内細菌量を1/100〜1/1000以下に減らすと治癒します。
そのため、一度の洗浄で終わりにするのではなく、何度か通院していただきながら、「洗浄する」→「消毒薬を詰めて蓋をする」→「数日〜1週間ほど置いて様子を見る」という作業を繰り返します。
「何回も通っているのに、毎回同じことをされている気がする」と不安に感じる患者様もいらっしゃいますが、これは決して治療が進んでいないわけではありません。細菌が減り、炎症や膿が治まるのを慎重に確認しながら進めている証拠です。ここで焦って次の工程に進むと、再発リスクが高まってしまいます。
Step4:根管充填(空洞に薬を詰めて密閉する)
洗浄と消毒を繰り返し、痛みや腫れがなくなり、根管内がきれいになったことが確認できたら、いよいよ仕上げの工程に入ります。
空洞になった根管の中に、最終的な薬(ガッタパーチャというゴムのような素材が一般的)を隙間なく詰めていきます。これを「根管充填(こんかんじゅうてん)」と呼びます。
この工程の目的は、細菌が再び入り込んで繁殖しないように、根管内を「密閉」することです。
もし薬の詰め方が不十分で隙間ができてしまうと、そこが細菌の温床となり、再治療が必要になってしまいます。そのため、圧力をかけながら隙間なく薬を充填し、レントゲンで薬が根っこの先端までしっかり届いているかを確認します。
このステップが完了すれば、根っこの治療自体は「完了」となります。ここまで来れば、ゴールの背中が見えてきます。
Step5:土台作りと被せ物の装着
根管治療が終わった歯は、神経や血管を失っているため、栄養が届かず枯れ木のように脆(もろ)くなっています。また、治療のために大きく削っているため、そのままでは噛む力に耐えられません。
そこで、歯を補強するための「土台(コア)」を作ります。土台の材料には、金属や樹脂(レジン)、グラスファイバーなどが使われます。
土台がしっかり固まったら、歯の形を整えて型取りを行い、最終的な「被せ物(クラウン)」を作製して装着します。
被せ物が入って初めて、以前のように食事をしたり、噛んだりする機能が回復します。
根っこの治療が終わったからといって、被せ物をせずに放置すると、歯が割れたり再び虫歯になったりするリスクが高まるため、必ず最後まで治療を受け切ることが重要です。
根管治療の期間と回数の目安は?

「あと何回通えばいいの?」というのは、患者様にとって最大の関心事の一つでしょう。
しかし、根管治療は個人の歯の状態によって進み具合が大きく異なるため、一概に「何回」と言い切るのが難しい治療でもあります。一般的な目安を見てみましょう。
治療回数は平均で何回くらい?
一般的な根管治療の通院回数は、早ければ2〜3回、難症例や再治療の場合は5回〜10回以上かかることも珍しくありません。期間にすると、1ヶ月〜数ヶ月程度が目安です。
- 前歯の場合:
根っこの数が1本と単純な形をしていることが多いため、比較的早く(2〜3回程度で)終わる傾向があります。 - 奥歯の場合:
根っこが3本〜4本あり、形も複雑に曲がっていることが多いため、処置すべき箇所が多く、回数が増える(4回以上)傾向があります。 - 再根管治療(やり直し)の場合:
以前詰めた薬を取り除いたり、硬くなった汚れを除去したりする必要があるため、さらに時間がかかります。
歯科医師は、毎回の治療で根の中の状態を確認し、次の予約のタイミングを判断します。次回の予約までの期間が開いてしまうと、仮蓋が取れて細菌が入るリスクがあるため、指定された間隔でしっかりと通院することが大切です。
なぜそんなに期間がかかるの?(回数を減らせない理由)
「もっと早く終わらせてほしい」「1回で全部やってほしい」と思われるかもしれませんが、根管治療に時間がかかるのには、医学的な理由があります。
最大の理由は、「目に見えない細菌との戦い」だからです。
足の骨折が1日で治らないのと同じように、歯の根っこの炎症や膿が引くには、体の治癒期間が必要です。消毒薬を入れても、細菌が死滅するまでには一定の時間が必要です。
また、根管の構造は非常に複雑な迷路のようになっています。顕微鏡レベルの細い管の汚れを、手作業で少しずつかき出していく作業は、非常に高い精度が求められます。
急いで雑な治療をして細菌を残してしまうと、数年後にまた痛みが再発し、最悪の場合は抜歯になってしまいます。「急がば回れ」の精神で、確実に細菌を減らしていくことが、将来的にその歯を長く残すための最短ルートなのです。
治療中の「痛み」と成功率を高めるためのポイント

「治療中や治療後に痛むのではないか」という不安についても触れておきましょう。
また、せっかく時間をかけて治療するなら、再発させずに成功させたいものです。そのためのポイントも解説します。
治療中は痛い?治療後の痛みは?
前述の通り、治療中は麻酔を使用するため、痛みを感じることはほとんどありません。
ただし、根っこの先に膿が溜まって強い圧力がかかっている場合など、炎症が強すぎると麻酔が効きにくいことがあります。その場合は、麻酔の量や方法を調整したり、一旦炎症を抑える処置を行ったりして対応します。
治療後、麻酔が切れた後にジンジンとした痛みや、噛んだ時の違和感が出ることがあります。これは治療の刺激による一時的な炎症反応であることが多く、通常は数日で治まります。
歯科医院から処方された鎮痛剤(痛み止め)を服用すれば治まる程度の痛みがほとんどですので、過度に心配する必要はありません。もし激しい痛みが続く場合や、腫れがひどくなる場合は、すぐに担当医に相談してください。
成功率を左右する「精密な治療」とは
根管治療は、歯科治療の中でも特に難易度が高い分野です。
日本の保険診療における根管治療の成功率は、欧米の専門医と比較して低いというデータもありますが、これは治療環境の違いも影響しています。
- 1.マイクロスコープ(歯科用顕微鏡):
肉眼の最大20倍程度まで拡大して見ることができる装置です。暗くて狭い根管の中を明るく照らし、汚染物質の取り残しやヒビなどを目視で確認しながら治療できます。 - 2.ラバーダム防湿(ぼうしつ):
治療する歯以外をゴムのシートで覆う処置です。唾液には多くの細菌が含まれています。治療中に唾液が根管内に入ると再感染の原因になるため、ラバーダムで細菌の侵入をブロックすることは、無菌的処置において非常に重要です。 - 3.CT撮影:
治療の成功率を高め、再発を防ぐためには、以下の設備や環境が整っている歯科医院を選ぶことも一つの方法です。 レントゲン(2次元)では分からない、根っこの複雑な形態や病巣の広がりを3次元で把握でき、診断の精度が向上します。
これらの「精密な治療」を行うことで、難症例でも歯を残せる可能性が高まります。ただし、保険適用外(自費診療)となる場合もあるため、事前に歯科医院に確認することをお勧めします。
まとめ:根気強い通院が大切な歯を守ります
根管治療の流れについて解説してきました。
「見えない・痛そう・長い」というイメージの強い治療ですが、その工程一つひとつには、「細菌を徹底的に排除し、二度と再発させない」という重要な目的があります。
- 1.検査・麻酔:痛みを抑え、状態を把握する。
- 2.除去:感染源を取り除く。
- 3.洗浄・消毒: 時間をかけて無菌化する(ここが一番長い)。
- 4.充填: 細菌が入らないように密閉する。
- 5.被せ物: 噛めるように修復する。
この流れを理解していれば、「今日は消毒の日だな」「次は詰め物をするんだな」と、前向きな気持ちで通院できるはずです。
途中で治療を中断してしまうのが、歯にとって一番のリスクです。大切なご自身の歯を一生使い続けるために、歯科医師と協力して、最後まで根気強く治療を乗り越えてください。