総合診療科は、特定の臓器や病気に限定せず、「患者さん全体」をトータルで診る診療科です。総合診療科について知っていると、病気の早期発見、不要な検査・治療の減少、ポリファーマシー(多剤併用)の回避など、患者が得られるメリットがいくつもあります。順天堂医院総合診療科医局長の齋田瑞恵先生にわかりやすく解説してもらいます。
目次
総合診療科とは?何科に行けばいいかわからないときの最初の相談所
総合診療科とは、「何科に行けばいいかわからない」といったときの最初の相談先になる診療科です。
こんな経験はありませんか?
・不調がいくつもあり、どの診療科を受診していいかわからない
・医療機関をいくつか受診したが「異常なし」と言われ続けている
・不調が「なんとなく」とあいまいで、説明しづらい
・心の不調と体の不調の両方があり、精神的な病気か身体的な病気か、判断がつかない
・持病が複数あり、まとめて管理したい
日本では専門診療が進んでおり、専門性の高い治療を受けられる基盤が整っています。しかし、どうしてもそこに当てはまらないケースもあります。「自分の症状がどの診療科に当てはまるのか判断できない」ことは往々にしてあるでしょう。複数の症状が同時にある場合も、どの診療科で相談をすればいいか迷います。中高年以降では慢性的な体調不良が見られやすく、生活背景やストレス要因も関係し、さらに更年期を経た女性では女性ホルモンの減少による不調も加わり、「この症状はこの臓器」と単純には切り分けられないケースが珍しくありません。
総合診療科では、幅広い知識をもとに、多角的な視点から患者さんの不調の原因を探り当て、患者さんが求める最適な治療へと導きます。総合診療科の主な特徴は次の3点です。
総合診療科の3つの特徴

①患者さん全体を診る
総合診療科は、患者さん全体を診ることを目指しています。「患者さん全体を診る」ということはつまり、「特定の臓器だけを診るのではない」ということです。
たとえば「胃が痛い」といった症状があったとしましょう。消化器内科を受診すると、胃腸をはじめとした消化器に関する検査を行い、消化器の病気を探します。しかし胃が痛いと思っていたら心臓だった、心臓だと思っていたら胃だった、という場合もあります。症状が自分の考えている臓器ではないところに問題があることもあります。総合診療科では「なぜ胃が痛いのか?」「胃痛と捉えているその痛みは、ストレスやほかの病気と関係ないか」と、全身とつなげて考えます。
痛みの原因が病気にあるとは限りません。総合診療科では、患者さんの生活習慣、社会背景、家族関係、心理的な状態なども含めて、健康状態を総合的に判断します。
②原因を見つけ出す
総合診療科の大きな役割は、病気の「入り口」で原因を見つけ出すということです。発熱、倦怠感、痛みなど非常にありふれた症状で、特定の病気との関連を見出せない場合の診断に優れています。症状から考えられる複数の病気をリストアップし、問診や検査を通して最も可能性の高い病気へと絞り込んでいきます。
③優れたナビゲーター機能
総合診療科では、診断後、患者さんにとって最適な次のステップへとつなぐナビゲーター機能の役割も担います。診断の結果、高度な専門医療が必要だと判断すれば、適切な専門医を紹介します。大学病院はもちろん、地域の適切な医療機関を紹介することもあります。また、複数の専門医にかかっている場合は、全体を管理して薬が重複しないようチェックし、薬の過剰投与を防ぎます。
総合診療科を受診する4つのメリット

総合診療科を受診するメリットとして主に4つが挙げられます。
①「何科に行けばいいかわからない」に応えてくれる
総合診療科を受診する最大のメリットが「何科に行けばいいかわからない」といった悩みに対応してくれることです。症状が複数ある、症状に適した診療科がわからない、別の医療機関で「異常なし」と診断され次にどこへ行けばいいかわからないといったケースに、総合診療科は解決の糸口を提示してくれるのです。
②診療科をたらい回しにされるリスクを減らせる
診療科をたらい回しにされるリスクも減らせます。たとえば消化器内科を受診し、検査や問診で消化器に異常が見つからない場合、「うちの科ではありません。◎◎◎科を受診してください」と別の診療科を紹介されることがあります。総合診療科では特定の臓器だけを診ず、人を診ます。そのため、たらい回しが避けられ、患者さんの精神的・身体的負担も軽減できます。
総合診療科は、幅広い病気の知識を持った専門家集団です。初期段階でさまざまな病気の可能性を考慮し、最も適切な診断と進むべき道を提示してくれます。
③専門医へスムーズな橋渡しをしてくれる
総合診療科では、多角的な視点から患者さんの不調の原因を探り当てます。消化器内科、呼吸器内科、循環器内科、整形外科、精神科といった専門診療科では、それらの医師が専門とする分野においては的確な診断がなされるものの、専門以外の症状に関しては、十分な対応がなされない可能性があります。
一方、総合診療科では、専門医が見逃しがちなまれな病気や、複数の要素が絡み合った複雑な病気も発見しやすくなります。病気の「入り口」で徹底的に鑑別診断を行うため、不要な検査・重複した専門医の受診を避けることができ、治療までの時間と医療費の節約につながります。診断が確定し、専門的な治療が必要と判断した場合は、最適な専門医へ、詳細な情報とともに紹介してくれます。
④全人的なサポートを受けられる
「全人的」とは、病気の治療にとどまらず、患者の精神的な苦痛、生活環境など、患者(人)を取り巻くさまざまな側面を総合的に捉え、対応することを意味します。不調の改善につながる、より根本的なアドバイスを得られます。
複数の病気を抱えている場合は、処方されている薬の相互作用や副作用をチェックし、治療薬の全体的な安全管理を行います。昨今、問題視されているポリファーマシー(多剤併用)の回避にもつながります。
総合診療科の4つのデメリット
総合診療科を受診するデメリットとして主に4つが挙げられます。
①医師の力量を判断しづらい
総合診療科では、医師の力量が判断しづらいという面があります。臓器ではなく人を診るため、「手術件数◎件」「最新機器を扱っています」「新薬を使った治療をしています」といった内容では力量を判断できません。
総合診療医はカバーする範囲が広いため、経験を積んだベテラン医師の方が優れているようにも思うかもしれません。しかし、内科や外科など専門細分化が進んだ診療科での医師の経験値と、総合診療科での経験値とは別物です。別の診療科の専門医としての経験が長くても、総合診療医としての経験が浅ければ、幅広い知識を持って、まんべんなく、一定のレベルでの診断・治療はできません。言い換えれば、若手であっても、しっかりした指導体制のもとで総合診療医としてさまざまな経験を積んだ医師であれば、ベテラン医師とは異なる視点での総合診療力を発揮することができると言えます。
②総合診療医の数が少ない
総合診療科の専門医は、19ある専門医の中で最も新しい専門医です。日本の医療制度では専門医が各診療科ごとに設定されています。2018年に「新専門医制度」が始まり、そこで19番目の基本領域として新たに追加されたのが総合診療科なのです。総合診療専門医の第1期生が誕生したのは2021年。そのため、総合診療の体系的なトレーニングを受けた、しっかりした知識を持つ総合診療医の数は十分とは言えません。
③専門医としての歴史が浅い

総合診療の専門医制度は2018年4月に始まったため、歴史が浅く、総合診療のきちんとした研修を受けた医師はそう多くありません。ただし、制度前から総合診療に従事している先生もいます。『総合診療専門医』を持っている先生は、総合診療の研修をうけ、試験に合格している先生です。
④医療機関によって総合診療医の役割が異なる
新しい専門医ということもあり、医療機関によって総合診療医の役割が異なります。〝専任〟の総合診療医を置いているところもあれば、総合診療科の医師がほかの臓器の専門医と〝兼任〟している医療機関もあります。
デメリット解決のポイント
総合診療科のデメリットを解決するにはどうすればいいのでしょうか? すぐにできる方法としては、受診しようと考えている医療機関のホームページから、総合診療科のスタッフにどのような履歴の人がいるかをチェックすること、『総合診療専門医』を取得しているか確認することです。専門分野が「総合診療」となっている医師が複数いるところは、総合診療医としての体系的なトレーニングを受けていることの判断基準となるでしょうし、また、若手への教育もしっかり行われていると考えられます。
総合診療科を検討したい5つのケース
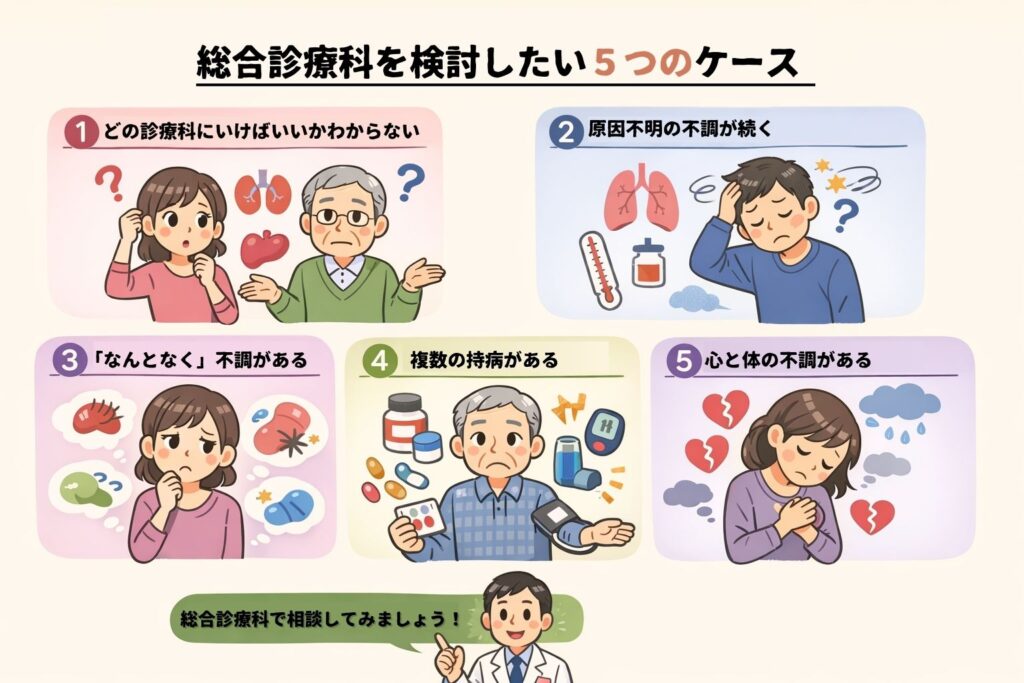
総合診療科の受診を検討すべき5つの代表的なケースを挙げます。
①どの診療科に行けばいいかわからない
・体のどこに原因があるのか判断できない。
・「めまい+頭痛+倦怠感」「腰痛+体重減少」「息切れ+肩の痛み+みぞおちの違和感」など症状が複数ある。
②原因不明の不調が続く
・すでに医療機関を受診しているが「異常なし」と言われ、次にどこを受診していいかわからない。
・発熱、咳、倦怠感、頭痛、食欲不振、腹痛など不調が長引いており、原因がはっきりしない。
③「なんとなく」の不調がある
「なんとなくだるい」「なんとなく調子が悪い」など。「みぞおちの違和感がある」「いつもと違う頭痛がある」のように、「違和感」「いつもと違う」も総合診療科が得意とするキーワード。
④複数の持病がある
・糖尿病、高血圧、脂質異常症、痛風など、複数の持病を抱えていて、かかっている医療機関がわかれている。
・持病が複数あって薬の種類が多く、ポリファーマシー(多剤併用)が気になる。
⑤心と体の不調がある
「ストレスで体調が悪い気がする」「不安が強くて日常生活に支障が出ている」など、心と体の両方が気になる。
総合診療科のよくあるQ&A
総合診療科でよくある質問と答えを紹介します。
Q.どんな症状を診てくれますか?
A.どのような症状でもまずは相談に乗ってくれます。特に、自分の症状がどの診療科を受診すればいいかわからない場合の相談窓口として、総合診療科は大いに役立ちます。
Q.健康保険が適用されますか?
A.一般的に基本的な診察のみであれば健康保険が適用されます。ただし、セカンドオピニオン制として初診は原則自費診療としている医療機関もあります。事前の確認が必要です。
Q.急性期も慢性期も診てくれますか?
A.急性期も慢性期も診ます。急性期・慢性期問わず、判断が難しい症状に対して、医師が必要と判断した検査を行い、適切な専門診療科へとつなぎます。
Q.大人も子どもも診てくれますか?
A.大人も子どもも診ます。「家族で同じような症状が出ている」「小児科か内科、どちらを受診すべきか迷う」といった場合に、総合診療科は適しています。
Q.内科の病気だけが診療対象ですか?
A.内科に限らず、外科の病気が疑われる場合も、総合診療科が対応します。総合診療科は臓器ではなく人を診る科です。そのため、内科、外科問わず、対象となります。
Q.総合内科と総合診療科は同じ診療科ですか?
A.ほぼ同義で良いでしょう。総合内科は内科全般を診る診療科です。一方、総合診療科は、内科や外科など診療科の垣根を超えて、すべての症状を診る診療科です。
Q.かかりつけ医も総合診療医と同じように診てくれますか?
A.かかりつけ医は一般的に内科医が担っていると思います。総合診療医が内科、外科など関係なく診療を行うのに対し、内科医であるかかりつけ医は、内科以外の症状になると十分な対応ができないかもしれません。そういった意味では「同じようには診てくれない」という回答になりますが、かかりつけ医は長年、患者に寄り添い、患者の心身の不調に耳を傾けてくれている存在。専門外で対応しきれない場合は、専門の診療科を紹介してくれることでしょう。かかりつけ医を持つことは、自身の健康を維持する上で、非常に重要なことだと言えます。将来的には総合診療専門医を取得したかかりつけ医が増えていくでしょう。
Q.総合診療科は大学病院にしかありませんか?
A.総合診療科と標榜している診療科は、現状は大学病院など大規模病院にしかありません。なぜなら、一般的な診療所では総合診療科として看板を掲げてはいけないという厚生労働省の決まりがあるからです(2025年11月時点)。現在、標榜できる方向で検討が進められているため、今後は変わるかもしれません。
Q.漢方薬を使うこともありますか?
A.総合診療医によって異なります。最近では、西洋医学と東洋医学の両方の知識を駆使し、西洋の薬で対応できづらい症状には、漢方薬を検討する総合診療医も増えています。
Q.紹介状が必要ですか?
A.一般的には必要ありません(例外もあるため、医療機関に事前に問い合わせてください)。どの科を受診していいかわからない、専門診療科への紹介状がない患者さんでは、総合診療科で診察を行った後、必要に応じて、専門診療科へとつなぎます。ただし、ほかの医療機関へ通院中、もしくは同じ症状で検査歴のある患者さんでは、診療情報提供書を持参した方が診察がスムーズに進むかもしれません。なお、大学病院などの場合、紹介状がない初診患者さんでは、選定療養費(特定の医療サービスを選択した際に保険診療とは別に自己負担する費用)がかかります。
Q.どんな検査が行われますか?
A.なんらかの不調がある場合は、その原因を突き止める検査が行われます。症状に応じて異なります。
Q.AIを使って自分で不調の原因を探すという手もあるかと思います。総合診療科を受診する意義はどこにありますか?
A.AIはさまざまな情報を集められるメリットがある一方で、その情報の真偽を判断する能力が必要とされます。医療機関でもAIは活用されており、総合診療科においては、世界中の最新情報を瞬時に集めるツールとしてAIが非常に役立ちます。集まった情報の中から、総合診療医は必要なものを取捨選択し、患者さんの適切な診断へと役立てています。
まとめ

総合診療科は内科を中心に、外科、小児科、精神科領域にも一定の対応を可能とし、予防から緩和ケアまであらゆる場面の医療に対応します。
今後はよりブラッシュアップされ、発展していくことと思います。現時点での課題の1つが、『総合診療科』という存在を患者さんにもっともっと知ってもらうこと。総合診療科の認知度が高まり、活用する人が増えれば、病気の早期発見、適切な医療の早期介入、ドクターショッピング(※)の減少にもつながると考えています。
※ドクターショッピング:ひとつの病気に対し、複数の医療機関を受診し続ける行為。納得のいく診断を求めるあまり、検査の重複や治療の遅れ、医療費の増大を招くリスクがある。正式な手続きを踏む「セカンドオピニオン」とは区別される。















