「歯の神経を抜く必要があります」「歯の根っこが膿んでいるので、根管治療をしましょう」
歯科医院でこのように告げられ、不安を感じている方は多いのではないでしょうか。今まで通りの食事や会話ができなくなるのではないか、激しい痛みを伴うのではないか……そんな心配が頭をよぎるのも無理はありません。
根管治療とは、重度の虫歯や外傷によってダメージを受けた歯の内部(神経や血管)を浄化し、ご自身の歯を抜かずに使い続けるための「最後の砦」とも言える重要な治療です。
家づくりに例えるなら、根管治療は「基礎工事」にあたります。どれほど高価で美しい被せ物(セラミックなど)を入れても、その下の基礎となる根管治療が不十分であれば、いずれ土台から崩れ、再発や抜歯のリスクにさらされてしまいます。
この記事では、根管治療の具体的な手順や期間、気になる痛み、そして治療の成功率を左右する「精密根管治療」のポイントについて、専門的な知見を交えながら分かりやすく解説します。あなたの大切な歯を守るために、ぜひ参考にしてください。
【この記事でわかることまとめ】
✅ 根管治療が必要になる原因と、治療しないとどうなるか
✅ 抜髄・感染根管処置それぞれの症状と処置内容の違い
✅ 治療の4ステップ(清掃→消毒→充填→被せ物)の具体的な流れ
✅ 治療中・治療後の痛みの程度と、期間・通院回数の目安
✅ 再発を防ぐ「精密根管治療」の条件(ラバーダム・マイクロスコープ)
✅ 保険診療と自費診療の費用・内容の違いと選び方の基準
目次
根管治療(歯の根の治療)とはどのような処置か
根管治療とは、文字通り「歯の根(根管)」の中を「治療」することです。歯の表面にあるエナメル質や象牙質を超えて、細菌が歯の中心部にある「歯髄」と呼ばれる神経や血管の通る管にまで到達した際に行われます。
歯髄は非常に繊細で、一度細菌に感染してしまうと自然治癒することはほとんどありません。そのまま放置すれば、激痛を引き起こすだけでなく、最終的には顎の骨にまで炎症が広がり、抜歯を余儀なくされてしまいます。根管治療は、感染した組織を徹底的に取り除き、歯の内部を無菌状態に近づけることで、抜歯という選択を回避し、ご自身の歯を残すための有効な手段の一つです。
根管治療が必要になる2つの主な原因と症状
根管治療が必要となるケースは、大きく分けて「抜髄(ばつずい)」と「感染根管処置(かんせんこんかんしょち)」の2つのパターンがあります。それぞれの状態と症状について詳しく見ていきましょう。
1. 抜髄(ばつずい):神経がまだ生きている場合
これは、虫歯が深く進行し(C3レベル:虫歯が神経まで達した状態)、細菌が神経(歯髄)にまで達して炎症を起こしている状態(歯髄炎)に対して行われます。
| 主な症状 | 何もしなくてもズキズキと痛む、冷たいものや熱いものがしみる、噛むと痛い。 |
|---|---|
| 処置内容 | 炎症を起こしている神経を取り除き(抜髄)、痛みを取り去ります。神経を取ることで、歯への栄養供給は断たれますが、歯そのものを顎の骨に残すことができます。 |
2. 感染根管処置:神経が死んでいる、または過去に治療済みの場合
神経がすでに壊死している場合や、過去に根管治療を受けた歯が再び細菌感染を起こした場合(根尖性歯周炎)に行われます。
| 主な症状 | 歯茎が腫れる、噛むと違和感がある、歯の根元から膿が出る。 痛みを感じないこともありますが、内部で病状が進行しているケースが多々あります。 |
|---|---|
| 処置内容 | 以前詰められた薬や汚染された象牙質を除去し、根管内を徹底的に洗浄・消毒します。細菌の住処となっている汚れを掻き出し、再び感染しない環境を作ることが目的です。 |
いずれのケースも、「細菌との戦い」であることに変わりはありません。目に見えないミクロ単位の細菌を相手にするため、非常に繊細で高度な技術が求められるのです。
なぜ根管治療は「歯を残すための最後の砦」と呼ばれるのか
「神経を取ると歯が弱くなる」という話を聞いたことがあるかもしれません。確かに、神経(歯髄)を失った歯は、栄養や水分が供給されなくなるため、枯れ木のように脆くなり、割れやすくなるリスク(歯根破折)が高まります。
しかし、それでも根管治療を行うのには大きな理由があります。それは、「自分の歯に勝る人工物は存在しない」からです。
インプラントや入れ歯といった優れた義歯技術は進化していますが、天然の歯が持つ「歯根膜(しこんまく)」というクッション機能や、食べ物の硬さや食感を瞬時に感じ取る「高性能なセンサー」としての役割までを完全に再現することはできません。一度抜歯をしてしまえば、二度と元には戻らないのです。
根管治療は、虫歯に侵された歯を助けるための最終手段です。この治療が成功するかどうかが、その歯を5年後、10年後も使い続けられるか、それとも失ってしまうかの分かれ道となります。
だからこそ、上に被せるクラウン(被せ物)の美しさ以上に、見えない部分である根管治療の質(精度)にこだわることが、将来のお口の健康を守る鍵となるのです。
具体的な根管治療の流れとステップ
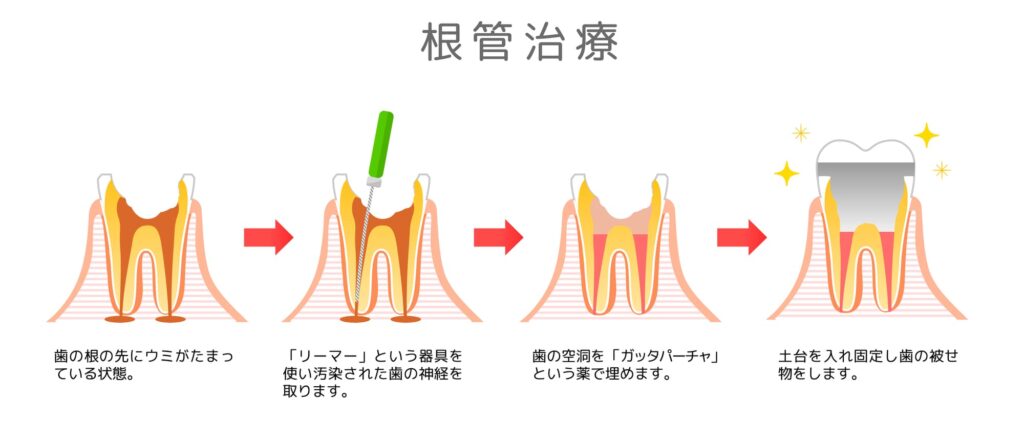
根管治療は、1回の通院で終わることは稀で、通常は数回のステップを経て完了します。ここでは、一般的な治療の流れを4つのステップに分けて解説します。何をしているのかが見えない治療だからこそ、プロセスを理解しておくことで不安を軽減できるはずです。
ステップ1:根管の拡大・清掃と汚染物質の除去
最初のステップは、感染源の物理的な除去です。
まず、歯の上の部分を削り、根管の入り口を見つけます。根管は非常に細く、複雑に曲がりくねっていることが多いため、この「入り口探し」だけでも熟練の技術が必要です。
次に、「ファイル」や「リーマー」と呼ばれる、針のような細いやすり状の器具を使用します。これらを根管内に挿入し、汚染された神経や血管、感染した象牙質(歯の組織)を削り取っていきます。
この工程では、単に汚れを取るだけでなく、根管の形を整える(拡大形成)という重要な目的があります。根管は元々いびつな形をしているため、そのままでは奥まで消毒薬が届きません。後の工程で洗浄液や充填剤が隅々まで行き渡るよう、根管の壁を滑らかにし、適切な太さに広げていく作業を行います。
この段階で取り残しがあると、細菌が残留し、後々の再発(痛みのぶり返しや膿)の直接的な原因となります。そのため、マイクロスコープ(歯科用顕微鏡)などの拡大視野下で、徹底的に汚染物質を除去することが理想的です。
ステップ2:根管内の洗浄・消毒(貼薬)
物理的に汚れを取り除いた後は、化学的な洗浄を行います。
複雑に入り組んだ根管の側枝(メインの管から枝分かれした細い管)や、器具が届かない微細な凹凸には、まだ細菌が潜んでいます。これらを死滅させるために、次亜塩素酸ナトリウムなどの強力な洗浄液を用いて根管内を洗浄します。
洗浄後は、根管の中に消毒薬を入れ(貼薬)、仮の蓋をして経過を観察します。
この「消毒薬を入れて蓋をする」工程は、一度で終わることもあれば、細菌の減少が見られるまで数回繰り返すこともあります。
「また消毒だけして終わった」と感じることがあるかもしれませんが、これは治療が進んでいないのではなく、細菌が確実にいなくなるのを確認している重要な期間です。焦らず、細菌レベルが下がるまで根り強く通院を続けることが大切です。ここで中断してしまうと、仮蓋の隙間から新たな細菌が入り込み、状態が劇的に悪化して抜歯に至ることもあるため、絶対に自己判断で治療を止めないでください。
ステップ3:根管充填(最終的な薬を詰める)
痛みや腫れが引き、根管内から細菌が十分に除去されたと判断できたら、いよいよ最終的な薬を詰める工程に入ります。これを「根管充填(こんかんじゅうてん)」と呼びます。
空洞になった根管内は、そのままにしておくと再び細菌が繁殖するスペースになってしまいます。そこで、以下のようないくつかの手法を用いて、根管の先端まで隙間なく密閉します。1.
従来の充填方法(ガッタパーチャ)
「ガッタパーチャ」と呼ばれるゴムのような樹脂素材や、バイオセラミック系のシーラー(接着剤)を使用して、根管の先端まで隙間なく密閉します。
MTAによる根管充填
近年、非常に高い封鎖性と殺菌性を併せ持つ「MTA」という歯科用セメントを用いた充填が行われるようになっています。
| 高い親和性と封鎖性 | 水分がある環境下でも固まる性質があり、生体親和性が極めて高いため、根の先まで強力に密閉できます。 |
|---|---|
| 殺菌作用と組織再生 | 強アルカリ性による持続的な殺菌作用があり、さらに硬化する際に歯の組織(セメント質)の再生を促す効果も期待できます。 |
| 難症例への対応 | 根の先が大きく溶けてしまっているケースや、穴が開いてしまった(穿孔)ケースなど、従来のガッタパーチャでは対応が難しい難症例において特に有効です。 |
この工程での最大の目的は「再感染の防止」です。
細菌が入り込む余地をなくすため、圧力をかけながら緊密に薬を充填します。レントゲン写真で見たときに、歯の根の先まで白く薬が入っているのが確認できれば、根管充填は完了です。この精度が低いと、空洞部分で細菌が増殖し、数年後に根尖病巣(根の先の膿の袋)を作ってしまう原因となります。
ステップ4:土台(コア)と被せ物(クラウン)の装着
根管充填が終わると、根っこの治療は完了ですが、治療はまだ終わりではありません。
神経を失った歯は大きく削られており、そのままでは噛む力に耐えられません。そこで、歯を補強するための「土台(コア)」を立てる必要があります。
土台の材料には、保険診療で使われる金属(メタルコア)や樹脂(レジンコア)、自費診療で使われるグラスファイバー(ファイバーコア)などがあります。特にファイバーコアは、歯に近い弾力性を持っており、歯根破折のリスクを低減できるため推奨されることが多いです。
土台を立てた後は、最終的な「被せ物(クラウン)」を作製し、装着します。
被せ物の精度(適合性)もまた、根管治療の予後を左右します。被せ物と歯の間に隙間があると、そこから細菌が侵入し、せっかく綺麗にした根管が再び汚染されてしまうからです(これをコロナルリーケージと呼びます)。
「精密な根管治療」と「精度の高い被せ物」はセットで初めて、長期的な歯の健康が実現すると考えてください。
根管治療の「痛み」と「期間・回数」の目安
患者様が最も懸念されるのが「痛み」と「治療期間」です。これらは個々の歯の状態や難易度によって大きく異なりますが、一般的な目安と対処法を知っておくことで、心構えができるはずです。
治療中の痛み・治療後の痛みへの対処法
- 治療中の痛み
基本的には局所麻酔を使用するため、処置中に激痛を感じることはほとんどありません。ただし、炎症が強く出ている急性期(ズキズキ痛む時)は、麻酔が効きにくい場合があります。その際は、麻酔の量や方法を調整したり、一旦応急処置にとどめて抗生物質で炎症を抑えてから後日治療を行ったりするなどの対応が取られます。
- 治療後の痛み
治療後、麻酔が切れてから数日間は、痛みや違和感(噛むと響く感じ)が出ることがあります。これは、根の先を触ったことによる一時的な炎症反応(フレアアップ)であることが多く、通常は数日で治まります。
歯科医師から処方された鎮痛剤(痛み止め)を指示通り服用し、安静に過ごしてください。もし痛みが1週間以上続いたり、激しく腫れてきたりした場合は、我慢せずに担当医に連絡しましょう。
通院回数が多くなる理由と平均的な治療期間
根管治療は、簡単なケースであれば2〜3回で終わることもありますが、多くの場合は1ヶ月〜数ヶ月の期間を要します。
通院回数が多くなる主な理由は以下の通りです。
- 根管構造の複雑さ:
- 根管は真っ直ぐな管ではなく、網目状に枝分かれしていたり、大きく湾曲していたりします。これらを清掃するには時間と技術が必要です。
- 見えない細菌との戦い:
- 一度の洗浄ですべての細菌を除去することは困難です。薬を交換し、経過を見ながら慎重に進める必要があります。
- 再治療の難しさ:
- 初めての治療(抜髄)よりも、再治療(感染根管処置)の方が、古い薬を取り除く手間がかかるため、回数が増える傾向にあります。
「何度も通うのが面倒」と感じるかもしれませんが、ここで急いで治療を終わらせてしまうと、細菌を取り残したまま蓋をすることになり、将来的な抜歯リスクを高めてしまいます。回数がかかるのは、それだけ丁寧に細菌を除去している証拠とも言えるのです。
再発を防ぐ!成功率を高める「精密根管治療」の条件
日本の保険診療における根管治療の成功率(再発しない確率)は、欧米の専門医と比較して低いというデータも存在します。この差を生んでいるのは、主に「治療環境」と「使用する機材」の違いです。
再発を防ぎ、治療の成功率を高めることが期待できる環境には、以下の2つの要素が不可欠です。
【重要】ラバーダム防湿が必須である理由

根管治療において最も避けるべきことは、「治療中に新たな細菌を歯の中に入れないこと」です。
しかし、お口の中には唾液が存在し、その唾液1mlの中には1億個以上もの細菌が含まれていると言われています。治療中に唾液が根管内に入り込むことは、傷口に泥を塗るようなもので、治療の成功率を著しく下げてしまいます。
これを防ぐためのマスクのようなゴムのシートが「ラバーダム」です。
ラバーダム防湿を行うことで、治療する歯だけを隔離し、唾液や細菌の侵入を物理的にシャットアウトできます。また、強力な消毒薬が口の粘膜に付着するのを防ぐ役割もあります。
世界的な根管治療のスタンダードでは、ラバーダムの使用は常識とされています。しかし、日本では手間やコストの問題から、保険診療で必ずしも実施されているわけではありません。
根管治療を受ける際は、「ラバーダム防湿を行っているか」を確認することが、良い歯科医院選びの非常に重要なポイントとなります。
マイクロスコープ(歯科用顕微鏡)とCTの活用
根管の直径はわずか1mm以下であり、しかも複雑に曲がりくねっています。これを肉眼と手探りの感覚だけで治療することには限界があります。
そこで登場するのが「マイクロスコープ(歯科用顕微鏡)」です。
マイクロスコープを使用すると、患部を最大20倍以上に拡大して見ることができます。肉眼では真っ暗で見えなかった根管の奥底や、微細なヒビ、取り残された汚れや古い薬などを鮮明に確認しながら処置を行うことが可能になります。
また、治療前の診断において「歯科用CT」も重要です。
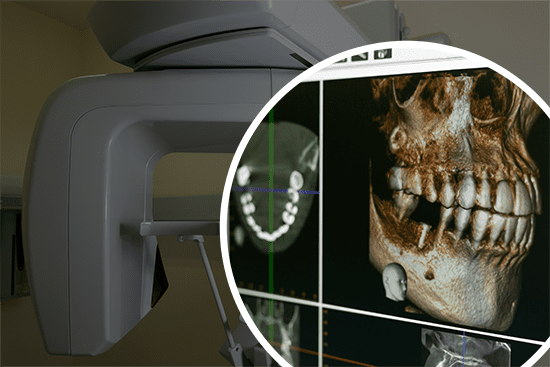
従来のレントゲンは2次元(平面)の情報しか得られませんでしたが、CT撮影を行うことで、3次元(立体)的に根の形や病巣の広がり、神経の走行を把握できます。これにより、隠れた根管の見落としを防ぎ、より安全で確実な治療計画を立てることができます。
「見える」状態で治療するのと、「見えない」状態で行うのとでは、その結果に雲泥の差が生まれるのは明らかです。精密な根管治療を希望する場合は、これらの設備が整っている歯科医院を選ぶことを強く推奨します。
保険診療と自費診療(自由診療)の根管治療の違い
根管治療には、健康保険が適用される「保険診療」と、全額自己負担となる「自費診療(自由診療)」の2つの選択肢があります。
「同じ治療なら安い方がいい」と考えるのが自然ですが、根管治療に関しては、その内容に大きな違いがあることを理解しておく必要があります。
治療費用の相場とカバーできる範囲の比較
保険診療
- 費用相場:
- 数千円〜1万円程度(3割負担の場合・被せ物代は除く)。
- 特徴:
- 国が定めたルールの中での治療となります。使用できる器具、薬剤、治療時間に制限があります。基本的に肉眼での治療が中心で、ラバーダムやマイクロスコープが使用されないケースも多いです(医院の方針によります)。
- メリット:
- 費用が安い。全国どこの歯科医院でも一定の治療が受けられる。
自費診療(自由診療)
- 費用相場:
- 5万円〜15万円程度(1歯あたり・医院により異なる)。
- 特徴:
-
制限がなく、その歯を救うために最適な材料や技術を投入できます。
- マイクロスコープ、ラバーダムの常用
- 1回の治療時間を60〜90分確保(通院回数の短縮)
- ニッケルチタンファイル(使い捨ての高性能器具)の使用
- バイオセラミックシーラーなど高価な薬剤の使用
- メリット:
- 精密な処置が可能になるため、成功率が高くなる傾向にあり、再発リスクの低減が期待できる。
どちらを選ぶべき?後悔しないための判断基準
どちらを選ぶべきか迷ったときは、以下の視点で考えてみることをお勧めします。
- その歯の重要度:
- 奥歯など、噛む力が必要で長く残したい歯であれば、初期費用がかかっても成功率の高い治療法(自費診療)を選ぶ価値は十分にあります。再治療になればなるほど、成功率は下がっていきます。「最初の治療」こそが最大のチャンスなのです。
- 再発のリスク:
- 過去に何度も腫れている、根の形が複雑であるといった難症例の場合は、保険診療の範囲内では完治が難しいことがあります。専門的な技術と設備がある自費診療が適しているでしょう。
- 経済的なバランス:
- もちろん費用は重要な要素です。歯科医師と相談し、歯の状態と予算を照らし合わせながら、納得のいく選択をすることが大切です。
※注意点
決して「自費診療=絶対治る」「保険診療=悪」というわけではありません。自費診療であっても医療行為である以上、100%の成功を保証するものではないことを理解しておきましょう。
しかし、根管治療は「やり直しが効きにくい治療」であることを念頭に置き、ご自身が何を優先したいか(費用か、お金には代えられない歯の寿命か)をじっくり検討してください。
まとめ:大切な歯を守るために信頼できる歯科医院を選ぼう
根管治療は、痛みや不安を伴う大変な治療ですが、ご自身の歯を残すための非常に価値のある治療です。
治療を成功させ、再発を防ぐためには、以下のポイントを意識してください。
- 治療を中断しない:
- 痛みが消えても、自己判断で通院を止めないこと。
- 設備と環境を確認する:
- ラバーダム防湿やマイクロスコープを使用しているか、説明は十分かを確認する。
- 選択肢を理解する:
- 保険診療と自費診療の違いを理解し、自分の価値観に合った方法を選ぶ。
一度失った歯は二度と戻ってきません。
もし現在、根管治療が必要な状態にあるなら、それは「歯の寿命を延ばすチャンス」でもあります。
信頼できる歯科医師とよく相談し、納得のいく治療を受けることで、いつまでもご自身の歯で美味しく食事ができる未来を守りましょう。
関連メディアのデンタルマイクロスコープCLINICでも監修医の松川先生の記事をご紹介しております。












