大腸がんは、今や日本人にとって身近ながんの一つです。統計では女性のがんによる死亡原因の第1位、男性では第2位を占めており、決して他人事にはできない病気です。(※1)
この病気の最も厄介な点は、早期の段階では自覚できる症状がほとんどなく、気づかないうちに進行してしまうことです。
この記事では、大腸がんの基礎知識から原因、自分で気づける初期症状、そして最新の治療法までを詳しく解説します。ご自身の体を守るための正しい知識を身につけ、早期発見につなげましょう。
目次
大腸がんとは?
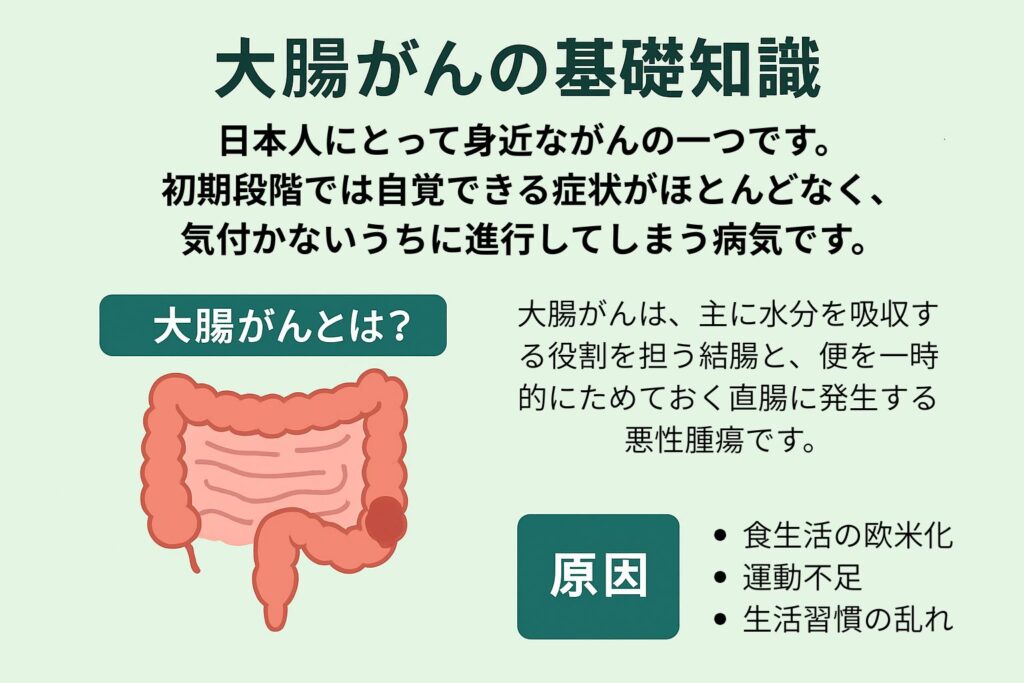
大腸がんとは、主に水分を吸収する役割を担う結腸と、便を一時的にためておく直腸に発生する悪性腫瘍です。がんの部位別予測において、死亡数・罹患数ともに上位にあがる疾患です。
部位別死亡数の予測(2023年)
| 順位 | 男性(人) | 女性(人) |
|---|---|---|
| 1位 | 肺 (55,200) | 大腸 (25,600) |
| 2位 | 大腸 (28,700) | 肺 (23,500) |
| 3位 | 胃 (27,200) | 膵臓 (20,400) |
| 4位 | 膵臓 (20,100) | 乳房 (16,100) |
| 5位 | 肝臓 (16,200) | 胃 (14,600) |
部位別罹患数の予測(2023年)
| 順位 | 男性(人) | 女性(人) |
|---|---|---|
| 1位 | 前立腺 (98,600) | 乳房 (97,300) |
| 2位 | 大腸 (90,700) | 大腸 (70,400) |
| 3位 | 胃 (89,100) | 肺 (43,800) |
| 4位 | 肺 (88,200) | 胃 (40,800) |
| 5位 | 肝臓 (26,600) | 子宮 (29,100) |
※本データは2023年の予測値に基づいています。定期的な検診をお勧めいたします。
大腸がんが発生するルートには、主に2つのパターンがあります。一つは、大腸の粘膜にできる「腺腫(せんしゅ)」という良性のポリープが、数年かけてがん化するケースです。もう一つは、ポリープを経ずに正常な粘膜から直接がんが発生するケースです。
大腸がんの初期症状
大腸がんは、早期の段階では自覚できる症状がほとんどありません。そのため、気づかないうちに進行してしまうことも少なくない病気です。
そのため、症状がない場合でも40歳を超えたら大腸がんの検査を受けるようにしましょう。大腸がんの検査の種類や費用、流れについてはこちらの記事で詳しく解説しているので、あわせて参考にしてください。
進行大腸がんの症状
大腸がんが進行すると、がんが大きくなり腸を塞いだり、他の臓器へ広がったりします。初期症状とは明らかに違うサインを見逃さないようにすることが早期発見のためには重要です。
もし以下のような症状があれば、がんが進行している可能性があります。すぐに専門の医療機関を受診しましょう。
進行大腸がんの危険なサイン
| 症状 | 体の中で起きていること |
|---|---|
| 強いお腹の張りや痛み、吐き気 | がんが腸を塞ぎ、便やガスが全く通らなくなる「腸閉塞(ちょうへいそく)」の可能性がある |
| 便が鉛筆のように細くなる | がんが腸の内側で大きくなり、便の通り道を狭めている |
| 貧血の進行 | がんからの出血が続くことで起こる |
| 原因不明の体重減少 | 食事量は変わらないのに痩せていくのは、がんが体の栄養を消費しているサイン |
| 血便 | 大腸がんからの出血で便に血がまじることがあります。 |
| お腹のしこり | お腹を触ったときに、硬いたまりとしてがんそのものが触れることがあります。 |
大腸がんの原因
大腸がんがなぜできるのか、その原因は一つだけではありません。多くの場合、食生活や運動習慣など生活習慣と、遺伝的な要因が複雑に絡み合って発症すると考えられています。
ここでは、大腸がんの主な原因について、一つひとつ詳しく見ていきましょう。
- 食生活の欧米化
- 運動不足
- 生活習慣の乱れ
- 遺伝・家族歴
- 大腸の病気・炎症
食生活の欧米化
私たちの食生活が欧米化し、高脂肪・高タンパクで食物繊維の少ない食事が中心になったことは、大腸がんが増加している大きな原因の一つです。特に、赤肉(牛、豚、羊など)や加工肉(ハム、ソーセージなど)のとりすぎには注意しましょう。
これらの食品に多く含まれる動物性脂肪は、分解のために「胆汁酸」という消化液の分泌を促します。胆汁酸の一部は、腸内細菌によって「二次胆汁酸」という物質に変えられます。この二次胆汁酸が、大腸の粘膜を長期間にわたって刺激し続け、がんの発生を促すと考えられているのです。
- 赤肉や加工肉 :頻繁に食べる習慣がある
- 脂肪分の多い食事 :揚げ物やバター、脂身の多い肉が好き
- 食物繊維の不足 :野菜や果物、海藻類をあまり食べない
一方で、野菜や果物、きのこ類などに含まれる食物繊維は大腸がんを予防するうえで重要な栄養素です。食物繊維は、便のかさを増やして腸の動きを活発にします。そして、発がん物質などの有害物質を便と一緒に体の外へ排出するのを助けてくれます。
運動不足
定期的な運動習慣がないことも、大腸がんのリスクを高める要因です。そのメカニズムの一つとされているのが、体を動かす機会が少ないことで、腸の動き(蠕動運動)が鈍くなることです。その結果として、便が腸内にとどまる時間が長くなってしまいます。
便が腸内に長くとどまることで、便に含まれる発がん性物質が、大腸の粘膜と接している時間も長くなります。これにより、粘膜の細胞が傷つけられ、がん細胞が発生するリスクを高めてしまうのです。
特別なスポーツをする必要はありません。日常生活の中で意識的に体を動かすことから始めてみましょう。
- 少し早足でのウォーキング
- エレベーターやエスカレーターではなく階段を使う
- 通勤時に一駅手前で降りて歩く
- 軽いジョギングやサイクリング
まずは無理のない範囲で、毎日続けられることを見つけるのが大切です。継続することが、健康な体づくりのための重要なポイントになります。
生活習慣の乱れ
食生活や運動習慣の他にも、日々の何気ない習慣が大腸がんのリスクに関係しています。特に注意したいのが、喫煙、過度な飲酒、そして肥満・糖尿病です。これらはそれぞれ、異なる仕組みでがんのリスクを高めます。
| 原因 | 機序 |
|---|---|
| 喫煙 | タバコの煙に含まれる多くの発がん物質は、肺から吸収された後、血液に乗って全身をめぐります。そして大腸の粘膜にもダメージを与え、がんの発生リスクを高めます。 |
| 飲酒 | アルコールは、体内で分解される過程で「アセトアルデヒド」という発がん性のある物質に変わります。過度な飲酒は、このアセトアルデヒドに大腸の粘膜がさらされる機会を増やし、リスクを高めます。 |
| 肥満・糖尿病 | 肥満・糖尿病は、血糖値を下げるインスリンの働きを悪くさせ、がんのリスクを高めます。また、2型糖尿病の方は大腸がんになりやすいことが知られています。 |
遺伝・家族歴
大腸がんの中には、特定の遺伝子が原因で発症しやすくなる「遺伝性大腸がん」があります。大腸がん全体のうち、約5%がこの遺伝性のがんにあたるといわれています。(※2)
代表的なものには、「家族性大腸腺腫症(FAP)」と「リンチ症候群」の2つの病気があります。
遺伝性大腸がんの種類と特徴
| 種類 | 特徴 |
|---|---|
| 家族性大腸腺腫症 (FAP) |
大腸に数百〜数千個ものポリープができ、治療をしないとほぼ100%の確率で大腸がんに進行します。10代からポリープができ始め、若い年齢でがんを発症しやすいのが特徴です。(※3) |
| リンチ症候群 | ポリープの数は多くありませんが、若い年齢で大腸がんになりやすい体質です。また、大腸がんだけでなく、子宮体がん、胃がん、卵巣がんなど、他の臓器のがんにもなりやすいことが知られています。 |
またこのような特定の遺伝性疾患でなくても、血縁関係のあるご家族(親、兄弟姉妹、子)に大腸がんになった方がいる場合、ご自身が大腸がんになるリスクは高くなることが示唆されています。(※4)
不安な方は、遺伝カウンセリングなどで相談できるので、一度かかりつけ医にご相談ください。
大腸の病気・炎症
大腸がんの原因は、食生活や運動習慣だけではありません。もともと持っている病気が、がんの発生に深く関わることもあります。特に、大腸の粘膜で長期間にわたり炎症が続く病気は要注意です。
代表的な病気に「潰瘍性大腸炎」や「クローン病」があります。これらは炎症性腸疾患(IBD)と呼ばれ、慢性的な炎症が特徴です。大腸の粘膜が常に傷つき、それを修復するサイクルが繰り返されます。
この修復の過程で、細胞の設計図である遺伝子にコピーミスが起こります。この間違いが積み重なることで、がん細胞が生まれてしまうのです。
炎症性腸疾患と診断されている方は、定期的な大腸内視鏡検査を必ず受けるようにしましょう。
大腸がんの治療法
大腸がんの治療は、がんの進行度(ステージ)や体の状態を総合的に判断し、最適な方法を組み合わせて行います。医師を中心に、内視鏡治療、手術、薬物療法、放射線治療などの選択肢の中から、一人ひとりに合った治療計画を立てます。
主な治療法は、がんのステージによって異なります。
| ステージ | 主な治療法 |
|---|---|
| 0期 | 内視鏡治療 |
| I期 | 内視鏡治療または手術 |
| II期 | 手術が基本。再発リスクが高い場合は術後に薬物療法を追加します。 |
| III期 | 手術と、再発を防ぐための術後薬物療法が標準的な治療です。 |
| IV期 | 薬物療法が中心。状態に応じて手術や放射線治療を組み合わせます。 |
早期のがんであれば、お腹を切らずに行う内視鏡治療で完治が期待できます。進行している場合は手術が基本となり、近年では傷が小さい腹腔鏡手術も広く行われています。
大腸がんでよくある質問
大腸がんと診断されたり、その疑いを指摘されたりすると、頭の中がたくさんの疑問でいっぱいになるのは当然のことです。「これからどうなるのだろう」「治療はうまくいくのだろうか」などと、不安な気持ちで落ち着かないかもしれません。
しかし、ご自身の病気について正しく知ることは、状況を理解し、前向きに治療に取り組むための大きな力になります。ここでは、患者さんやご家族からよく寄せられる3つの質問について、一つひとつ詳しく見ていきましょう。
- 大腸がんはいつ治る?
- 大腸がんはどうすれば防げる?
- 大腸がんの入院期間は?
大腸がんはいつ治る?

「治る」という言葉の医学的な目安として、一般的には治療後に「5年間再発がなければ治癒した」と考えます。これは、大腸がんの再発の80%が手術後3年以内に起こり、5年を過ぎるとその可能性が低くなる臨床データに基づいています。(※5)
ただし、治癒までの道のりは、がんの進行度(ステージ)や治療法によって大きく異なります。
早期癌(ステージ0〜I期)
内視鏡治療でがんを完全に取りきれた場合、入院は数日で済みます。治療そのものは短期間で完了しますが、それで終わりではありません。見逃されるような小さながんが後から大きくなる可能性もあるため、定期的な大腸内視鏡検査による経過観察が必要です。
進行がん(ステージII〜III期)
手術が治療の中心となり、必要時には術後の再発を防ぐ補助化学療法(抗がん剤治療)を約半年間行うことがあります。治療をすべて終えた後も、5年間は定期的な通院が必要です。血液検査(腫瘍マーカー)、CT検査、大腸内視鏡検査などを組み合わせ、再発の兆候がないかを慎重に確認します。
遠隔転移のあるがん(ステージIV期)
ステージⅣの大腸がんでも遠隔転移巣が切除可能な場合は根治を目的とした手術を行います。手術できない場合は、がんを完全に取り除く「治癒」ではなく、がんの進行をコントロールし、症状を和らげ、生活の質(QOL)を保ちながら「がんと共に生きていく」ことが治療の目標となります。薬物療法などを継続的に行うため、治療は年単位の長期間にわたることが多いです。
大腸がんはどうすれば防げる?
大腸がんになるリスクを完全にゼロにすることはできません。しかし、日々の生活習慣を見直すことで、リスクを下げることが可能です。今日から始められる具体的な予防法を知り、実践してみましょう。
- 食生活の改善 :赤肉(牛・豚肉など)や加工肉(ハム・ソーセージなど)の摂取は控えめにし、野菜や果物、きのこ類などに食物繊維を多く摂取する。
- 適度な運動の習慣化 :ジョギングやウォーキングなど、無理のない運動を続ける。
- 適正体重の維持 :体脂肪・内臓脂肪が増えすぎないように意識して生活する。
- 禁煙と節度ある飲酒 :禁煙をして、お酒を飲む場合は適量を守る。
大腸がんの進行を防ぐうえで最も重要なのは、検診による早期発見・早期治療です。症状がなくても、40歳を過ぎたら大腸がん検診を毎年受けることをおすすめします。
大腸がんの入院期間はどのくらい?
手術が必要になった場合の入院期間は、手術の方法や体の状態によって大きく変わります。以下は、合併症などがなく、順調に回復した場合のおおよその目安です。
| 治療法 | 入院期間の目安 | 特徴 |
|---|---|---|
| 内視鏡治療 | 2〜4日程度 | ポリープやごく早期のがんが対象。体への負担が最も少なく、場合によっては日帰りも可能です。 |
| 腹腔鏡手術 | 7〜14日程度 | お腹に数か所の小さな穴を開けて行う手術。傷が小さく痛みが軽いため、回復が早く、早く日常生活に戻れます。 |
| 開腹手術 | 2〜3週間程度 | お腹を大きく切開して行う方法。がんが大きい場合や、過去の手術でお腹の中の癒着が強い場合などに選択されます。 |
この期間はあくまで目安です。例えば、手術でつないだ腸の傷口がうまくつながらない「縫合不全」や、感染症などの合併症が起きた場合は、入院期間が長引くことがあります。
また、人工肛門(ストーマ)を造設した場合は、ご自身でその管理に慣れるための時間も必要になります。
退院はゴールではなく、社会復帰に向けた新たなスタート地点です。退院後も決して無理をせず、ご自身の体の声を聞きながら、焦らずに元の生活に戻していくことが何よりも大切です。
まとめ
大腸がんは誰にでも起こりうる身近な病気ですが、早期に発見できれば治る可能性が高いがんです。また、食生活の改善や適度な運動など、日々の生活習慣を見直すことで、そのリスクを下げることができます。
最も大切なのは、体に症状がなくても定期的に検診を受けることです。特に40歳を過ぎたら、年に一度は大腸がん検診を受けることを強くおすすめします。
「この症状不安だな」と感じることがあれば、消化器内科・外科の医師に相談しましょう。
参考文献
- 国立研究開発法人国立がん研究センター.「がんの統計2024」
- 一般社団法人 日本大腸肛門病学会.「大腸の病気|遺伝性大腸がん」
- 一般社団法人 日本遺伝性腫瘍学会.「遺伝性腫瘍とは」
- 国立がん研究センターがん対策研究所.「がん家族歴と、その後のがん罹患リスクとの関連について」
- Ryu HS, Kim J, Park YR, Cho EH, Choo JM, Kim JS, Baek SJ, Kwak JM.Recurrence Patterns and Risk Factors after Curative Resection for Colorectal Cancer: Insights for Postoperative Surveillance Strategies.Cancers (Basel),2023,15(24),5791.