大腸カメラの検査中、医師から「念のため、ここを生検に回しますね」と告げられた。その一言を聞いた瞬間、頭が真っ白になり、「もしかして、悪性なのでは…」と不安が一気に押し寄せてきた。そんな経験をされた方も少なくないのではないでしょうか。
実際、生検という言葉には重いイメージがつきまといがちですが、「生検=がんが疑われている」と必ずしもイコールではありません。むしろ、見つかった病変(病気で変化した部分)が良性か悪性かを正確に見極めるために、慎重に行われるのが生検なのです。
この記事では、検査で生検を勧められた方の不安に寄り添いながら、悪性と診断される確率、結果が出るまでの期間、そして万が一悪性だった場合の治療方針まで、医学的根拠に基づいた情報を整理してお伝えしていきます。
【結論】大腸カメラの生検で悪性となる確率と知っておきたい要点
時間がない方のために、本記事の要点(生検で悪性となる確率の目安・結果待ちの期間・治療方針)をまとめておきます。
- 生検は「がんの疑い」ではなく「正確な診断のため」に行われる検査であり、見つかったポリープや病変の組織を顕微鏡で詳しく調べることが目的です。
- 生検で悪性(がん)と確定診断される割合は、ポリープの大きさ・形・種類によって評価が変わります。一般的に、小さな腺腫性ポリープではがんを含む可能性は低いとされ、サイズが大きくなるほど精査・切除の対象として慎重に扱われる傾向があります。
- 病理診断(顕微鏡で組織を見ておこなう診断)の結果が判明するまでの期間は、おおむね1〜2週間が目安です。検査当日に医師から伝えられる肉眼的な所見と、後日確定する病理診断は別物だと理解しておくと安心でしょう。
- 悪性であっても、早期発見できれば内視鏡治療のみで完結するケースも多く、進行度に応じて治療法が選択されます。過度に不安を抱えるよりも、結果を待ちながら今後の流れを把握しておくことが大切です。
それでは、ひとつずつ詳しく見ていきましょう。
目次
大腸カメラでの「生検」とは?念のため行われる理由
大腸カメラ(大腸内視鏡検査)では、肛門から内視鏡を挿入し、大腸の内側の粘膜を直接観察していきます。その過程でポリープや色の変化、隆起などの気になる所見が見つかったとき、医師が「組織を一部採取しますね」と判断するのが生検です。
ここで押さえておきたいのは、医師は肉眼での観察だけでは「これは良性」「これは悪性」と確実に判別できない場合があるという点。だからこそ、組織を採取して顕微鏡レベルで細胞の状態を調べる必要があるのです。
生検(病理組織検査)を行う目的
生検は、専門的には「病理組織検査」と呼ばれ、採取した粘膜の組織を病理医(顕微鏡で組織を診断する専門の医師)が顕微鏡で観察し、細胞レベルで良性か悪性かを判断する検査になります。
主な目的は、大きく以下の3つに整理できます。
- 病変が良性か悪性かを確定する
肉眼的にはポリープのように見えても、なかには初期のがんが混在しているケースもあります。これを見逃さないために、組織レベルでの観察が欠かせないのです。
- 病変の種類を分類する
ひと口にポリープと言っても、過形成性ポリープ・腺腫・鋸歯状病変など、種類はさまざま。種類によって今後の経過観察の頻度や治療方針が変わってくるため、正確な分類が求められます。
- がんと診断された場合の進行度を推測する
組織を詳しく調べることで、がん細胞がどの深さまで達しているのか、リンパ節への転移リスクはどの程度かといった情報の手がかりを得られることがあります。
つまり、生検は「悪性を見つけるためだけ」の検査というより、「正しい診断のための情報収集」として位置づけられている、と捉えるのが実態に近いでしょう。
ポリープの切除と生検の違い
似たような場面で行われる処置に「ポリープ切除(ポリペクトミー:ポリープを切り取る処置のこと)」がありますが、これは生検とは目的が異なります。
| 項目 | 生検 | ポリープ切除 |
|---|---|---|
| 目的 | 診断のための組織採取 | 病変そのものの除去 |
| 採取量 | 病変の一部のみ | ポリープ全体 |
| 主な対象 | 平坦な病変・確定診断が必要な部位 | 隆起したポリープ全般 |
| その後の方針 | 病理結果を待って治療方針を決定 | 切除した組織を病理検査に提出し、追加治療の要否を判断 |
近年では「見つけたポリープはその場で切除する」方針をとる医療機関も増えており、生検と切除が同じ検査内で行われることも珍しくありません。検査前に、どちらの処置になる可能性があるのかを担当医に確認しておくとよいでしょう。
大腸カメラの生検で「悪性(がん)」と診断される確率は?
ここからが、もっとも気になるポイントですよね。生検に出されたら、どれくらいの確率で悪性(大腸がん)と診断されるのか、その目安をポリープの種類や大きさという観点から整理していきます。
最初にお伝えしておきたいのは、「生検対象になった=がんの可能性が高い」というわけではないということ。実際の現場では、念のためという慎重な姿勢で生検が行われるケースが大半なのです。
生検をした結果、悪性となる割合の考え方
大腸ポリープの大半は良性ですが、その中でも腫瘍性(細胞が異常に増えてできたタイプ)のポリープ、特に腺腫は、放置するとがん化する可能性があるため重要視されています。
日本消化器内視鏡学会や日本消化器病学会の各種ガイドラインで共有されている一般的な考え方を、以下に整理します(あくまで全体傾向の目安であり、個別のケースの確率を示すものではありません)。
- 大腸ポリープのうち、悪性(がん)として確定診断される割合は限定的で、多くは良性または前がん病変にとどまるとされる
- 腺腫性(将来がんになる可能性のあるタイプ)のポリープでは、サイズや形態によってがん化リスクの評価が変わる
- 平坦・陥凹型(平らだったり、へこんでいたりするタイプ)の病変は、隆起型と比べて、より慎重な精査や経過観察の対象とされる傾向がある
つまり、生検に出された病変であっても、最終的に良性と診断されるケースのほうが多いというのが現状です。とはいえ、「自分の場合はどうなのか」は実際の病理診断を待たなければわからない部分でもあります。
ポリープの大きさや種類と悪性化のリスク(腺腫など)
ポリープの悪性化リスクを考えるうえで、特に重要なのが「大きさ」と「組織型(種類)」の2つの観点です。
以下は日本消化器内視鏡学会のガイドライン等で広く参照されているサイズ区分に基づく一般的な目安です。実際の判断は、形状・組織型・部位など複数の要素を総合して医師が行います。
大きさによるリスクの目安
| ポリープの大きさ | がん化リスクの一般的な傾向 |
|---|---|
| 5mm以下 | 比較的低いとされる |
| 6〜9mm | 中程度のリスクとされる |
| 10mm以上 | リスクが高まる傾向 |
| 20mm以上 | 高リスクとして扱われることが多い |
組織型による分類
- 過形成性ポリープ:細胞がやや増えた状態のもので、基本的に良性。がん化リスクは低いとされる
- 腺腫:もっとも一般的なポリープのひとつで、サイズが大きくなるほどがん化のリスクが上がる「前がん病変(がんになる前の段階)」
- 鋸歯状病変(SSLなど):のこぎりの歯のようなギザギザの形をしたポリープ。従来は良性とされてきましたが、近年は一部の大腸がんの発生母地となる可能性が示唆されています
- 腺がん:いわゆる大腸がんで、早期発見・早期治療が重要視されている
腺腫は「将来のがんの芽」とも例えられる存在ですが、見つかった時点で適切に切除すれば、そこからのがん化を防ぐ効果が期待できると考えられています。これがまさに、大腸カメラによる早期発見の価値そのものといえるでしょう。
生検結果(病理診断)はいつわかる?結果が出るまでの期間
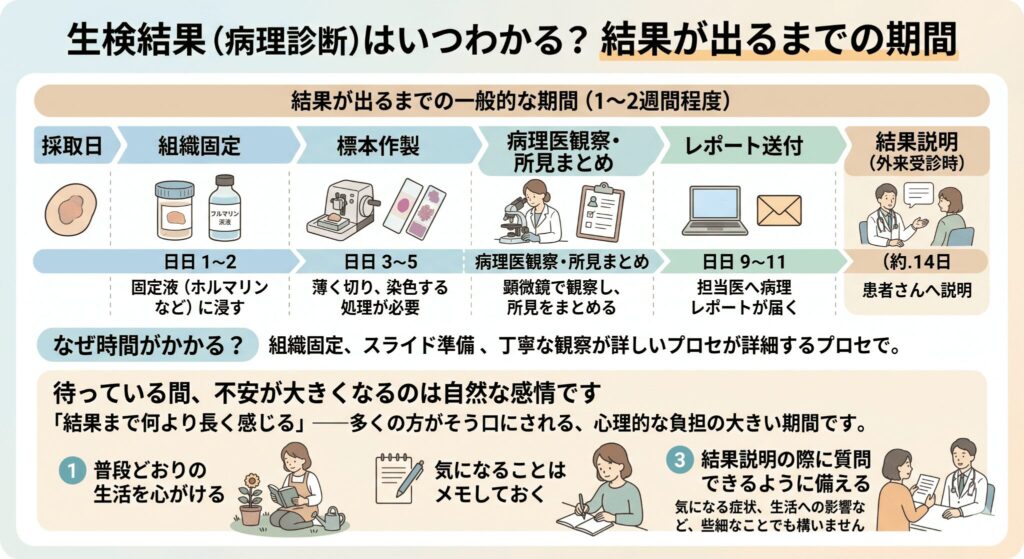
「結果が出るまでが何より長く感じる」——多くの方がそう口にされる、心理的な負担の大きい期間です。ここでは、結果がわかるまでの一般的な時間と、その間に頭の中で整理しておきたいことをお伝えしていきます。
結果が出るまでの一般的な期間(1〜2週間程度)
生検で採取された組織は、以下のような工程を経て病理診断に至ります。
- 採取した組織を固定液(組織を保存するための液体。ホルマリンなど)に浸す
- 標本(顕微鏡で観察するための薄く切った組織片)を作製する(薄く切り、染色する処理が必要)
- 病理医が顕微鏡で観察し、所見をまとめる
- 担当医のもとへ病理レポートが届く
- 患者さんへ結果説明(外来受診時)
この一連の流れには、組織の固定や標本作製、顕微鏡での観察といった工程ごとに一定の時間がかかるため、おおむね1〜2週間程度を見ておくのが一般的です。施設や検査の混み具合によっては、もう少し時間を要するケースもあります。
待っている間、不安が大きくなるのは自然な感情です。「結果まで何も手につかない」という方もいらっしゃいますが、できるだけ普段どおりの生活を心がけ、気になることはメモしておいて、結果説明の際に質問できるよう備えておくとよいでしょう。
検査当日にわかることと後日の結果(病理診断)の違い
検査当日に医師から伝えられる内容と、後日の病理診断結果は性質が異なります。この違いを理解しておくと、当日の説明に必要以上に振り回されずに済みます。
検査当日にわかること(肉眼的所見)
- ポリープや病変の有無、大きさ、形、色調
- 内視鏡で観察した際の医師の経験に基づく印象(良性らしい/悪性が疑わしい など)
- 出血の有無、検査中のトラブルの有無
後日わかること(病理診断)
- 細胞レベルでの良性/悪性の確定診断
- ポリープの組織型(腺腫、過形成性ポリープ など)
- がんだった場合の深さ・分化度(がん細胞の性質を表す指標で、正常な細胞にどれだけ近いかを示す)などの詳細な情報
- 追加治療の必要性の判断材料
検査当日に医師から「悪性の可能性は低そうですよ」と言われても、最終確定は病理診断を待つ必要があります。
逆に「念のため生検に出します」と言われたからといって、悪性が確実視されているわけでもありません。
確定情報は病理診断の結果である——この点を押さえておくことが、結果待ちの時間と上手に付き合うコツです。
大腸ポリープが「良性」「悪性」だった場合の治療方針
ここでは、病理診断の結果ごとに、その後の治療や経過観察の方法を整理していきます。実際の治療方針は患者さんの状態によって細かく異なりますので、あくまで一般的な考え方の参考としてご覧ください。
良性ポリープの場合(経過観察や予防的切除)
良性と診断された場合の対応は、ポリープの種類と大きさによって変わります。
- 過形成性ポリープ(小さいもの)
基本的にがん化リスクが低いため、特別な治療を行わず、定期的な大腸カメラでの経過観察(けいかかんさつ:定期的に検査をして様子を見ること)となるケースが多くあります。
- 腺腫性ポリープ
良性であっても、将来的にがん化する可能性を考慮して、内視鏡的に切除する方法がとられるのが一般的です。これを「予防的切除(がんになる前にあらかじめ切り取っておくこと)」と呼び、早期発見と早期切除によって大腸がんの発生を抑える効果が期待されています。
主な切除方法には以下のようなものがあります。
- コールドポリペクトミー:小さなポリープに対して、専用のスネア(針金状のループ)で物理的に切り取る方法
- EMR(内視鏡的粘膜切除術:粘膜の下に生理食塩水などを注入し、ポリープを浮かせてから切除する方法
- ESD(内視鏡的粘膜下層剥離術:大きな病変や早期がんに対して、粘膜の下の層を剥がして一括で切除する方法
切除後は、再発や新たなポリープの発生をチェックするため、定期的なフォローアップ検査が推奨されます。間隔は1〜3年が目安となることが多いですが、個別の状況により異なります。
悪性ポリープ(がん)の場合(内視鏡治療や外科手術)
「悪性」と診断された場合でも、それが必ずしも進行がんを意味するわけではありません。大腸がんは早期発見できれば、治療の選択肢が大きく広がる病気のひとつとされています。
- 早期がん(粘膜の表面付近にとどまるもの)
リンパ節への転移リスクが極めて低いと判断された場合、内視鏡治療(EMR・ESD)のみで治療が完結することがあります。お腹を切らずに済むため、身体への負担が比較的軽く、入院期間も短めになる傾向です。
- やや進行したがん(粘膜の下の深い部分や、その奥の筋肉の層にがんが広がっているもの)
内視鏡治療だけでは取り切れない、あるいは転移リスクが無視できない場合は、腹腔鏡手術(:お腹に小さな穴を数か所開けて、カメラと器具を入れて行う手術)や開腹手術といった外科手術でリンパ節を含めて切除する方法が選択されます。腹腔鏡手術は身体への負担が比較的少ないため、近年は広く行われています。
- 進行がん
さらに進行している場合は、外科手術に加えて、抗がん剤による化学療法や放射線治療を組み合わせた集学的治療(手術・抗がん剤・放射線などを組み合わせた総合的な治療)が検討されます。
いずれの場合でも、早期発見と早期治療によって、その後の生活への影響を抑えられる可能性が高まると考えられています。これこそが、大腸カメラ検査の最大の意義といえるでしょう。
生検を受ける際の不安や疑問を解消(Q&A)
ここからは、生検にまつわるよくある疑問に、ひとつずつお答えしていきます。
Q. 大腸カメラの生検は痛い?出血のリスクは?
- Q. 大腸カメラの生検は痛い?出血のリスクは?
-
A. 生検そのものによる強い痛みを感じることは、ほとんどないとされています。これは、大腸の粘膜には痛みを感じる神経(知覚神経:痛みや熱さなどを感じ取る神経)の分布が皮膚に比べて非常に少ないため。組織を一部採取するときも、ほとんど無自覚なケースが多いのが実情です。
出血については、組織を採取した部位からごく少量の出血が起こることはありますが、通常は自然に止まります。検査後しばらく経ってから、便にわずかに血が混じることがあるかもしれませんが、多くは数日以内におさまる傾向にあります。
ただし、稀に以下のような注意点もあるため、知っておくと安心です。
- 抗血栓薬(血液をサラサラにする薬)を服用中の方は、出血が長引く可能性があるため事前申告が必要
- 大量出血や持続する強い腹痛がある場合は、すぐに検査を受けた医療機関へ連絡を
検査前のカウンセリングや問診で、内服薬や既往歴(これまでにかかった病気の経歴)をしっかり伝えておくことが、安全な検査のために大切なポイントになります。
Q. 大腸カメラの生検後はいつから食事や運動ができる?
- Q. 大腸カメラの生検後はいつから食事や運動ができる?
-
A. 検査当日は、消化管(食べ物が通る道。食道・胃・腸など)の状態に配慮して以下のような注意点が一般的にアナウンスされます。
・食事に関する注意点
- 当日は、消化のよい食事から始めることが推奨される
- アルコールは検査当日(場合によっては翌日まで)控える
- 香辛料の強い食べ物、繊維質の多い食べ物(ごぼう・きのこ類など)は控えめにする
- ポリープ切除を行った場合は、より厳しい食事制限が指示されることがある
・運動・入浴・その他の注意点
- 激しい運動は当日は控える
- 長時間の入浴・サウナは出血リスクを高める可能性があるため、シャワー程度にとどめる
- 出張・旅行・飛行機の搭乗は、ポリープ切除後の場合は数日〜1週間程度控えるよう指示されることがある
具体的な制限期間は、生検のみだったか、ポリープ切除を伴ったかによって異なります。検査後に医師や看護師から渡される説明書を、自宅でもう一度確認する習慣をつけておくと安心です。
Q. 大腸カメラの生検費用はいくら?保険適用になる?
- Q. 大腸カメラの生検費用はいくら?保険適用になる?
-
A. 大腸カメラ検査と生検は、症状や所見に基づいて行われる場合は健康保険の適用対象となります。費用の目安は以下のとおりです(3割負担の場合の概算)。
検査内容 費用の目安(3割負担・税込) 大腸内視鏡検査のみ 約5,000〜7,000円 大腸内視鏡検査+生検(1部位) 約8,000〜13,000円 大腸内視鏡検査+ポリープ切除 約20,000〜30,000円 これらに加えて、初診料・再診料・診断書発行料などが別途発生する場合があります。また、人間ドックや健康診断のオプション扱いで自費となるケースでは、より高額になることもあります。
費用の詳細は、検査を受ける医療機関に事前に確認しておくと、会計時に予想と大きく差が出ることを避けられます。
まとめ
大腸カメラの検査で「念のため生検に回します」と言われたとき、不安を感じるのはごく自然なことです。けれども、ここまでお伝えしてきたとおり、生検=悪性が確定したわけではなく、正確な診断のために行われる慎重な検査だという点を、ぜひ覚えておいていただきたいと思います。
最後に、本記事の要点をもう一度整理しておきましょう。
- 生検は、ポリープや粘膜の病変の組織を一部採取し、顕微鏡で詳しく調べる検査
- 生検対象となった病変のうち、悪性と診断される割合は限定的で、多くは良性または前がん病変にとどまる
- ポリープの大きさが大きくなるほど、がん化のリスクは上がる傾向にある
- 結果が出るまでは1〜2週間程度が目安。検査当日の所見と病理診断は別物
- 良性なら経過観察または予防的切除、悪性でも早期発見であれば内視鏡治療で完結する可能性が高い
- 生検そのものに伴う強い痛みや大きな出血はほとんどなく、健康保険が適用されるのが一般的
結果を待つ期間の不安は、決して小さなものではありません。ですが、その不安に押しつぶされず、信頼できる医師との対話を通じて、ご自身の状態を正しく把握していくことが、これからの治療や予防のいちばんの近道になります。
定期的な大腸カメラ検査を受けることそのものが、大腸がんの早期発見と予防につながる大切な一歩。今回の生検をきっかけに、ご自身の腸の健康を見つめ直す機会にしていただければ幸いです。
【参考文献】
※本記事は上記ガイドラインおよび公的医療情報を参考に作成しています。記載内容は一般的な医学的知見に基づくものであり、個別の診断や治療方針については必ず担当医にご相談ください。